Notizie su salute e igiene orale dal centro dentistico di Cagliari

Lo Studio Medico Dentistico Obino informa
Abbiamo superato i 3500 like: grazie a tutti
Siamo così immersi nel nostro lavoro non ci siamo accorti di aver superato i 3500!!! Un livello di gradimento più unico che raro per uno studio medico.
Grazie a tutti della stima e della fiducia che ci confermate ogni giorno, il nostro impegno è quello di essere sempre all'altezza del vostro apprezzamento e di soddisfare al meglio le vostre aspettative.
Cerca nel blog
l'articolo che più ti interessa
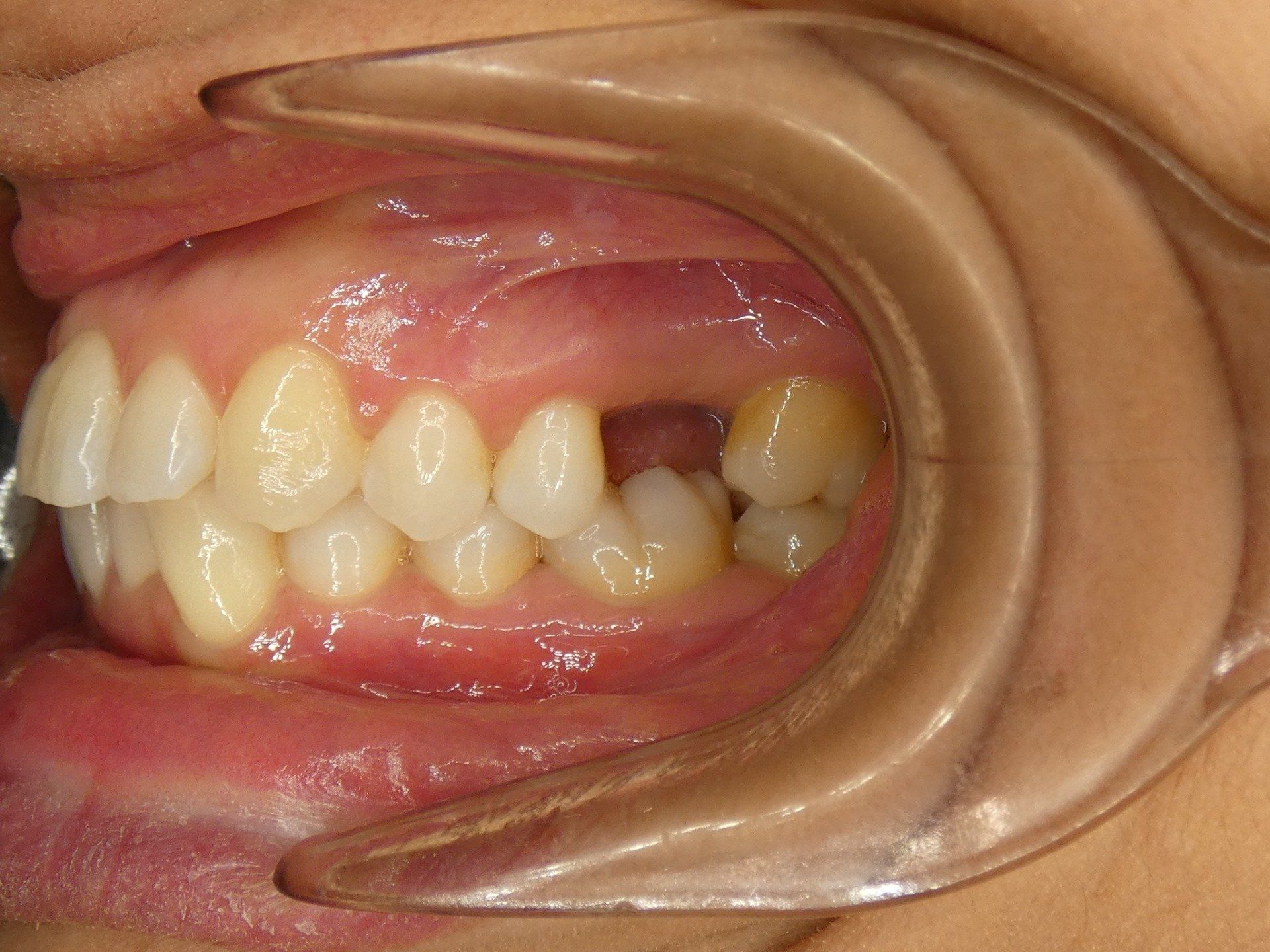
Ho perso un dente , ma devo proprio rimetterlo subito? Se vuoi ottenere il massimo risultato col minimo sforzo….assolutamente SI!!! Vediamo insieme perché Rimettere tempestivamente il dente perso significa: • conservare l’equilibrio della bocca, evitando che i denti accanto o opposti al buco si spostino, inclinandosi e alterando tutto il piano di masticazione • conservare una funzione masticatoria ottimale, senza andare a caricare in maniera anomala e incontrollata gli altri denti • preservare la normale architettura di osso e gengiva, che è direttamente correlata alla presenza (o assenza) dei denti • avere alte probabilità di conservare per tutta la vita una dentatura completa, formata in gran parte di denti propri Tenere “il buco” (che poi spesso diventano “i buchi”) lasciato dal dente perso provoca: • migrazione dei denti vicini al buco, quindi quando si deciderà di rimettere il dente perso sarà necessario anche riallineare gli altri denti con un apparecchio • immediata alterazione della masticazione, per cui si tenderà a masticare selettivamente dall’altra parte (caricando in maniera abnorme) •carico incontrollato sui denti adiacenti al buco che si troveranno “scoperti” su un lato, con aumentato rischio di fratture o altre lesioni da carico • alterazione della struttura di osso e gengiva che renderanno a riassorbirsi e ritirarsi (lasciando scoperti anche i denti vicini al buco) : quindi poi per poter rimettere il dente sarà necessario prima rigenerare i tessuti con innesti Insomma aspettare significa solo crearsi piu problemi, affrontare cure più impegnative e anche molto più costose!!! Non aspettare, chiamaci per restituire bellezza e armoni alla tua bocca…prima si interviene più facili (e meno costose) saranno le cure
Altri argomenti trattati
Scegli l'articolo che più ti interessa
Cerca
Cerca
Condividi
Organizza
Crittografa
Destinazione
Crittografa
Destinazione
Organizza
Condividi
MINIVITI E ORTODONZIA
Cosa sono e a cosa servono le miniviti ortodontiche?
La minivite
(o miniscrew) è appunto una piccola vita che si usa in ortodonzia per avere un ancoraggio scheletrico
durante lo spostamento dei denti.
Cosa è un ancoraggio?
I denti possono spostarsi: questo è il motivo per cui possiamo fare ortodonzia.
La vera sfida è muovere i denti che vogliamo spostare, tenendo fermi gli altri: dobbiamo quindi “ancorare” alcuni denti per spostarne altri.
Esistono tante modi diversi di ottenere l’ancoraggio: unire gruppi di denti, utilizzare archi in acciaio che uniscono i molari (archi linguali e palatini) o altri tipi di dispositivi cementati in bocca.
Quindi a cosa servono le miniviti?
In tutti i casi in cui gli ancoraggi disponibili non sono sufficienti (non sono presenti tutti i denti in bocca, dobbiamo fare spostamenti molto importanti, non possiamo usare dispositivi cementati in bocca per problemi specifici del paziente,…) è possibile creare un ancoraggio “artificiale” inserendo una piccola vite in titanio nell’osso che accoglie i denti.
La minivite non si sposta e quindi permette di trasferire forze totalmente controllate sui denti, che potranno essere spostati con maggiore predicibilità e semplicità.
Di fatto la minivite funziona come la bitta di ormeggio in un porto: noi ci “leghiamo” ad essa per “ancorare” tutto ciò che vogliamo resti fermo e per “tirare” o “spingere” i denti che vogliamo spostare.
Dove si inseriscono le miniviti?
A seconda dell’utilizzo che ne dobbiamo fare possono essere inserite
- nel palato (ad esempio per trazionare un canino incluso)
- nella gengiva vestibolare (esterna) dell’arcata superiore (ad esempio per eseguire distalizzazioni importanti ed intrusioni in caso di sorriso gengivale) ed inferiore (ad esempio per mesializzazioni dei molari inferiori o intrusioni)
- direttamente sull’osso in cui non sono presenti i denti (per disincludere o spostare molari)
Nel nostro Studio utilizziamo solo miniviti di aziende leader del mercato
e in titanio, quindi assolutamente compatibili con l’osso del paziente.
Hanno dimensione ridotta: le più utilizzate hanno 1.5 mm di diametro e 7.5 mm di lunghezza (la lunghezza della minivite può variare ovviamente a seconda del caso specifico), perciò non creano un “ingombro” fastidioso e risultano ben tollerate dal paziente, sia adolescente che adulto.
Come si posizionano e come si rimuovono le miniviti?
L’inserimento della minivite è semplice per il paziente, perché non si deve preparare un invito nell’osso con una fresa (come ad esempio per gli impianti dentali), ma vengono direttamente “avvitate” (sono infatti autofillettanti), eseguendo solo poche gocce di anestesia locale nel sito che accoglierà la minivite.
Per rimuovere la minivite si utilizza lo stesso strumento che si è utilizzato per inserirle, svitando dal lato opposto.
Nella maggior parte dei casi per la rimozione non è nemmeno necessaria l’anestesia locale.
La guarigione avverrà spontaneamente.
Dopo quanto tempo dall’inserzione possono essere utilizzate?
La trazione sulla minivite può essere istantanea dopo l’inserimento poiché non è necessario aspettare la guarigione.
Quali sono i vantaggi dell’utilizzo delle miniviti in ortodonzia?
Vediamo insieme i numerosi vantaggi che offrono le miniviti:
- le miniviti costituiscono un vero e proprio ancoraggio osseo (reggono fino a 350-400 grammi) e permettono di ottenere lo spostamento desiderato dei denti, senza avere ripercussioni o movimenti indesiderati su altri denti, sui quali invece dovremmo appoggiarci se non avessimo le mini viti
- rispetto ad altri presidi utilizzati in ortodonzia come ancoraggio, non richiedono un impegno ed una collaborazione (se non quella di un corretto mantenimento dell’igiene sia dei denti che delle miniviti) da parte del paziente per funzionare: una volta inserite sarà l’ortodonzista ad applicare le forze necessarie!
- In determinati casi ortodontici di alto livello di complessità costituiscono un presidio fondamentale, sia per il successo del caso ortodontico, sia per i tempi del trattamento ortodontico, che per il confort del paziente.
Chi sono i soggetti candidati e non per le miniviti?
Approvate dalla FDA (Food and Drug Administration) possono essere utilizzate in soggetti adulti e adolescenti;
non ci deve essere assolutamente infiammazione gengivale perché è la prima causa di perdita delle viti, e deve essere mantenuta una corretta igiene della bocca.
Sono sconsigliate nei fumatori e nei soggetti che presentano disfunzioni del metabolismo osseo.
Come ci si deve comportare in merito all’igiene orale quando si hanno le miniviti?
Il mantenimento di una corretta igiene orale
è indispensabile per evitare complicanze a carico delle miniviti.
Oltre alle consuete manovre di igiene orale quotidiano (spazzolare i denti tre volte al giorno e utilizzare filo interdentale e scovolini), bisogna pulire la testa della minivite spazzolandola con uno spazzolino normale.
I 7 giorni successivi all’inserimento della minivite si può utilizzare il collutorio o il gel a base di clorexidina.
Cosa fare in caso di lieve sintomatologia dolorosa?
Si può assumere un qualsiasi antinfiammatorio.
Quali possono essere eventuali complicanze delle miniviti?
Può insorgere infiammazione dei tessuti nell’area circostante la minivite ed eventuale mobilità della stessa.
In tale evenienza la minivite viene semplicemente rimossa senza nessun tipo di problematica.
Perché questo studio è il luogo più indicato dove eseguire un eventuale trattamento ortodontico in cui sia necessario l’utilizzo delle miniviti?
La dottoressa Chiara Obino, ortodontista, implantologa e chirurgo, è un’ esperta nell'utilizzo di questi dispositivi ortodontici. Questo permette di risolvere casi complessi riducendo qualsiasi tipo di effetto collaterale che potrebbe ripercuotersi sugli altri elementi dentari e provocare allungamenti dei tempi di terapia con disconfort per il paziente.
Studio Obino: il tuo dentista
PREVENZIONE CARIE
Perché fare prevenzione?
La carie è a tutt’oggi una delle patologie croniche più diffuse nella popolazione:
- a 4 anni la prevalenza della carie è del 21%
- a 12 anni la percentuale sale al 43%
Considerando che è una patologia che crea disagi significativi alla salute (dolore, impossibilità a mangiare e masticare correttamente, ecc) e richiede impegno economico da parte delle famiglie, vale certamente la pena di impostare misure di prevenzione che, se seguite, consentono davvero di ridurre il rischio di carie quasi a zero.
Secondo le linee guida del Ministero della Salute i pazienti vengono classificati in tre categorie :
- basso rischio
- medio rischio
- alto rischio
prendendo in esame molti aspetti del paziente, tra cui le abitudini alimentari, l’abitudine a mangiare di notte o fuori pasto, il livello di igiene orale domiciliare, la presenza di difetti dello smalto o aree di demineralizzaizone, la presenza di placca, di carie, e tanti altri.
Questa classificazione quindi è la prima cosa che il dentista fa per poter scegliere che protocollo di prevenzione adottare con ogni paziente.
I pazienti quindi vengono trattati a seconda del tipo di dentatura che presentano (dentatura da latte, mista o permanente), il grado di rischio in cui si colloca il paziente e l’età.
I protocolli variano per:
- frequenza delle visite di controllo e delle sedute di igiene professionale
- tipologia di dentifricio consigliato a domicilio
- applicazioni topiche di gel o vernici rimineralizzanti
- interventi sulla alimentazione
- interventi sulla posizione dei denti
- utilizzo durante il giorno di spray protettivi e chewing-gum allo xilitolo
- sigillature e applicazioni topiche di fluoro
- controlli radiografici
Chiamaci per prenotare una visita e stabilire quale sia il protocollo di prevenzione più adatto al tuo bambino: la prevenzione è il più grande investimento sulla salute della bocca del tuo bambino
Studio Obino: il tuo dentista
LA REALTA’ DELLO STUDIO DENTISTICO
Parliamo oggi della specifica realtà dello Studio Dentistico.
Nessuno studio privato medico è dotato di mezzi di disinfezione e sterilizzazione chimici e meccanici paragonabili a quelli di cui è normalmente
dotato uno studio dentistico.
In particolare gli studi come il nostro, che praticano Chirurgia e Implantologia, hanno spesso una ridondanza di mezzi straordinaria (doppia autoclave, disinfettanti ad ampio spettro e sterilizzanti chimici ad altissima efficacia) vista l’esigenza di cautelarsi da guasti o altri eventi che potrebbero interrompere il normale flusso decontaminazione-disinfezione-sterilizzazione dello strumentario non monouso.
L’assoluta tutela della salute del paziente e del nostro team
è per noi una priorità incondizionata.
Applichiamo rigidi protocolli di decontaminazione e disinfezione e abbiamo elevati standard di STERILIZZAZIONE che, unitamente all’etica professionale del nostro personale e all’ausilio di prodotti, macchinari e test di controllo specifici, garantiscono ai pazienti del nostro Studio l’accesso alle cure in tutta tranquillità. Da sempre.
Abbiamo studiato con impegno, per esercitare una professione meravigliosa, che richiede aggiornamento continuo per noi e per i nostri collaboratori.
L’elevato rischio biologico
è parte integrante del nostro lavoro e siamo abituati a gestirlo da sempre, abbiamo studiato e continuiamo a farlo anche oggi proprio per questo.
Nell’articolo pubblicato la settimana scorsa (LAVORIAMO IN SICUREZZA)
abbiamo descritto le variazioni apportate alla gestione generica del paziente, alle modalità di accesso e alla permanenza all’interno dello studio.
All’interno della sala clinica le misure che abbiamo sempre adottato per la disinfezione delle superfici e la sterilizzazione dello strumentario non monouso, sono abbondantemente ridondanti rispetto al Coronavirus, che è molto più labile dei virus dai quali siamo abituati a difenderci.
Le principali modifiche, appositamente apportate dentro la sala clinica per il contenimento del rischio di contagio da Coronavirus riguardano:
• ricambio costante di aria
è stato dimostrato che la sanificazione più efficace dei locali è prodotta dalla aerazione diretta (aprendo le finestre) che in pochi minuti favorisce la precipitazione al suolo di eventuali particelle (droplets); ogni sala clinica nel nostro studio è dotata di ampie finestre che permettono una aerazione diffusa ed efficace
• pianificazione delle sedute cliniche: programmare più terapie (igiene, conservativa, protesi, chirurgia,…)in una sola seduta operativa, consente di avere tutto lo studio dedicato ad un solo paziente e di risolvere un elevato numero di problemi nella stessa seduta; in questo modo riduciamo il numero di volte che il paziente deve accedere allo studio e il numero di pazienti che accedono allo studio quotidianamente, con grandissimi vantaggi sulla sicurezza, sulla tranquillità e sulla gestione sanitaria complessiva
• privilegiamo l’erogazione di terapie per nucleo famigliare:
siamo disponibili ad organizzare l’agenda ad hoc per trattare i pazienti dello stesso nucleo famigliare nell’arco di una mattinata o serata, creando così un’area chiusa privilegiata di sicurezza per le famiglie in cura presso il nostro studio
• suddivisione dei medici in equipe che lavorano separatamente
i dottori Chiara e Carlo si alternano in orari distinti per evitare il sovrapporsi dell’orario di accesso dei diversi pazienti e per limitare il traffico all’interno dello studio nell’unità di tempo; lo studio osserverà quindi un orario di apertura quotidiano più lungo per poter accogliere tutte le richieste di visite e terapie
• potenziamento della protezione individuale
degli operatori: medici e assistenti alla poltrona utilizzano mascherine filtranti (FFP2 o FFP3), coperte da una mascherina chirurgica che viene cambiata ad ogni paziente, occhiali di protezione e schermo in plexiglass, camice monouso e cuffia sulla testa; gli operatori di segreteria utilizzano la mascherina chirurgica, così come tutti i pazienti ed eventuali accompagnatori che accedono allo studio (la rimuovono solo per entrare in sala clinica)
• massimo contenimento dell’aerosol da manipoli: utilizziamo il contrangolo anello rosso (che è quello che produce meno aerosol in assoluto) al posto della turbina, e tutto lo strumentario che consente una riduzione della produzione di aerosol
• potenziamento dell’aspirazione alla poltrona: siamo sempre stati dotati di un motore di aspirazione (aspirazione chirurgica) particolarmente potente, che serve efficacemente 3 riuniti che lavorano in contemporanea. Abbiamo deciso di potenziare ulteriormente l’aspirazione, proprio per ridurre al minimo ogni possibilità di diffusione dell’aerosol, sia aggiungendo un secondo motore sia riducendo il lavoro dei riuniti, che non vengono più attivati contemporaneamente (quindi ogni poltrona, quando lavora, ha a disposizione per se l’intera potenza aspirante dello studio)
A questi interventi che abbiamo già realizzato se ne aggiungeranno altri, laddove necessario e utile, sempre nell’ottica di offrire massima sicurezza e serenità nell’accesso alle cure dentistiche.
Fortunatamente abbiamo una cultura e una formazione specifica oltremodo idonea a questo tipo di adeguamenti, ed essendo abituati ad aggiornarci di continuo per professione, lo facciamo con interesse, passione e continuità anche in questa circostanza.
IL RUOLO DEL MEDICO
Tanto si può dire della situazione attuale e di come sia stata gestita sotto ogni profilo.
Io vorrei fare alcune considerazioni su come è stata, e viene ancora gestita la figura e l’attività dei medici ambulatoriali.
Chi sceglie la professione medica si dice lo faccia per vocazione.
Ma la vocazione è un termine che richiama ad un senso di passività: qualcosa, fuori da me mi chiama in una direzione.
lo più che alla vocazione penso all’attrazione, alla passione, al richiamo che viene dall’interno della persona verso una materia oggettivamente così affascinante: la meraviglia del nostro organismo, e il suo funzionamento perfetto in stato di salute, le risposte che mette in atto per difendersi dalla malattia, e la possibilità di intervenire in questo meccanismo fantastico per coadiuvarlo nell’ottenere la guarigione.
Da oltre un mese l’indicazione di attività per gli studi medici è limitata alle “attività di urgenza e terapie indifferibili”.
Di fronte ad una frase che di fatto non vuol dire niente, riflettere è d’obbligo.
Prima di tutto sul ruolo del medico.
Ora ci sono medici che per la loro specialità trattano situazioni di emergenza, ci sono medici che trattano pazienti che hanno possibilità di guarigione quasi nulle, ci sono medici che trattano pazienti che hanno altissime probabilità di guarigione, ci sono medici che curano pazienti che non guariranno mai ma che possono convivere a lungo con la loro malattia se adeguatamente supportati, ci son medici che trattano pazienti sani per prevenire la patologia, cioè per evitare proprio che si ammalino.
Ognuno attraverso anni studio, di approfondimento specialistico, di esperienza diretta con i pazienti, ha acquisito competenze e capacità di valutazione della condizione del singolo paziente, ed instaura per lo stesso dei percorsi di diagnosi, terapia e prevenzione che consentono di analizzare, curare o stabilizzare la malattia, ed evitare che si ripresenti o che si aggravi improvvisamente.
Ora di fatto ci è chiesto di smettere di essere i medici che siamo stati fino al mese scorso e di trasformarci in presidi di emergenza: sospendendo l’attività ordinaria e mettendoci a disposizione per quella straordinaria.
Ad una prima analisi questa può anche sembrare una corretta strategia: limitiamo i contatti, limitiamo i possibili contagi, garantiamo le urgenze.
Ma quale è il rovescio della medaglia?
1. SMETTIAMO DI FARE L’INTERESSE DEI PAZIENTI: abbiamo giurato di esercitare la professione nell’interesse esclusivo del paziente, di perseguire come scopi esclusivi la difesa della vita, la tutela della salute pubblica e psichica dell’Uomo e il sollievo della sofferenza; fare il medico significa CURARE, ovvero prendersi la responsabilità della salute dei pazienti, facendo in modo che nessuna patologia, acuta o cronica, possa diventare un’urgenza (o addirittura un’emergenza).
Abbiamo studiato, ci siamo specializzati e perfezionati sul campo proprio per essere capaci di intercettare le malattie al loro esordio, ostacolarne o bloccarne l’evoluzione, ottenere la guarigione.
Oggi dovremmo cancellare con un colpo di spugna la nostra conoscenza e liberare da ogni sentimento di responsabilità la coscienza, fare finta di non sapere che quel paziente che abbiamo preso in cura, se trascurato, ha elevate probabilità di andare incontro a un danno.
Prevedibile e prevenibile.
2. INCREMENTO INCONTROLLATO DELLA GRAVITA’ MEDIA DELLA TERAPIA DA SOMMINISTRARE
sospendere completamente l’attività ordinaria ha una unica, inevitabile conseguenza: tutto diventa straordinario, è solo questione di tempo.
Stiamo di fatto programmando di avere urgenze, nel medio e nel lungo termine.
Ciò che era trattabile in maniera poco invasiva e conservativa, diventa invasivo e distruttivo richiedendo quindi azioni più complesse e più rischiose, sia in termini di successo clinico che in termini di possibilità di contenimento delle infezioni
3. INCREMENTO INCONTROLLATO DEL BISOGNO GENERALE DI CURE RISPETTO ALLA NOSTRA CAPACITA’ DI OFFRIRE TERAPIE
il tempo che passa non solo rende straordinario ciò che sarebbe stato ordinario, ma ci porrà di fronte una quantità di richieste di intervento immensa, e certamente superiore alle nostre capacità di offrire accoglienza: il bisogno di cure improcrastinabili si concentrerà in un arco di tempo troppo stretto per essere soddisfatta da noi operatori, che ci troveremo ad affrontare una necessità immane di erogare un numero elevatissimo di terapie più complesse del normale.
Con conseguente incremento di tutti i rischi: lavorare in emergenza e con poco tempo a disposizione incrementa i rischi generici e gli insuccessi terapeutici.
4. RISCHIO CHE I METODI DI CONTENIMENTO DEL CONTAGIO SIANO VANIFICATI
il triage diagnostico stretto prima dell’appuntamento rappresenta attualmente lo strumento di selezione del paziente più efficace
che abbiamo: facciamo domande ripetute ed approfondite sullo stato di salute del paziente, dei suoi famigliari e sulle sue frequentazioni recenti, e possiamo decidere se far accedere il paziente allo studio o rimandare la visita.
l paziente “ordinario” che non ha una urgenza assoluta, ma per il quale stiamo programmando una attività di controllo e contenimento, sarà certamente collaborativo ed onesto nelle risposte, e ci metterà nelle condizioni di essere efficaci e massimamente protettivi nei confronti suoi e degli altri pazienti.
Ma un paziente in preda al dolore dentale, che magari non dorme da 2 giorni, potrebbe essere tentato di mentire pur di essere ricevuto con tempismo dallo studio medico?
5. INTASAMENTO DELLE STRUTTURE CHE SARANNO ANCORA OPERATIVE ALLA FINE DEL LOCKDOWN: tutte le procedure di accoglienza, erogazione delle cure e disinfezione dei locali devono essere riviste, e questo comporterà certamente una riduzione del numero di pazienti che potremo curare ogni giorno.
Inoltre non tutti sopravviveranno a questa catastrofe economica: è possibile che alcuni studi professionali debbano rivedere completamente la propria organizzazione (locali, investimenti, personale ausiliario, ed altro) per poter sopravvivere.
E’ facile capire che avremo una forte domanda (o meglio un forte bisogno di cure) a fronte di una ridotta offerta…e di nuovi costi per gli studi, e per i pazienti, molto significativi.
Programmare le attività così da evitarne collassi e sovraccarichi è uno dei compiti del medico, e sottovalutare questo aspetto può comportare gravissime ripercussioni proprio su quella salute dei pazienti che si intendeva preservare.
PERCHE' SCEGLIERE IL NOSTRO CENTRO D'ECCELLENZA IN IMPLANTOLOGIA E PROTESI?
Quanti metodi e offerte per l’implantologia troviamo oggi? Perché prezzi così diversi?
Quanti impianti dentali è necessario inserire per fare un ponte?
Perché un dentista fissa la protesi dopo 24 ore e un altro dopo diversi mesi?
Cerchiamo di capirne di più insieme e di valutare direttamente cosa offre in più ai propri pazienti un centro di implantologia e protesi
come il nostro.
1) Ti ascoltiamo
Sembra banale ma…dedicare il giusto tempo ad ascoltare il paziente per capire ciò che desidera è indispensabile per realizzare una cura di successo: che si tratti della scelta del tipo di protesi oppure della comprensione di ansie, paure e necessità specifiche, il dialogo è l’unico strumento efficace per iniziare insieme un percorso gratificante.
Desideriamo comprendere i tuoi desideri e fare in modo che diventino realtà: prima della visita noi non sappiamo quale possa essere la terapia ideale per te, quindi non potremo offrirti preventivi telefonici o sul web senza conoscere te e la situazione della tua bocca (che è diversa da quella di un’altra persona).
2)Studiamo la situazione specifica della tua bocca per stabilire il miglior piano di cura
Quando in una bocca sono stati persi dei denti e gli altri si sono spostati, prima di inserire impianti è indispensabile domandarsi quale sia il piano di cura ideale.
Infatti gli impianti, a differenza dei denti NON POSSONO ESSERE SPOSTATI: questo significa che bisogna valutare PRIMA se possa essere vantaggioso sfruttare gli spazi che si sono creati con l’ortodonzia per risolvere eventuali affollamenti (cioè mettere dritti i denti rimasti in bocca e sfruttarli per chiudere gli spazi creati dalle estrazioni, senza quindi ricorrere agli impianti dentali) oppure se sia indicato mettere un apparecchio per allineare i denti prima di procedere all'implantologia e alla protesi.
3) Ci avvaliamo di un’equipe completa e di esperienza
Così come avviene per le attrezzature all'avanguardia, anche l’equipe medica è fondamentale per garantire un lavoro di qualità in tempi ristretti.
Anzi probabilmente è l’elemento più importante per riuscire ad ottenere ciò che realmente desiderate dai trattamenti odontoiatrici.
Siamo implantologi, chirurghi, ortodontisti e molto di più: lavoriamo in stretta connessione, collaborando, spesso insieme sul paziente, riuscendo ad offrirvi la migliore gestione delle cure e del vostro tempo.
Avere dei consulenti interni, dedicati, garantisce quella rapidità di intervento che non potremmo avere se ci avvalessimo di consulenti esterni.
Senza un’equipe completa e affiatata non saremmo in grado di proporre ai nostri pazienti il carico immediato, i piani di cura integrati ortodontici e protesici (non solo rimettere i denti mancanti ma metterli nella posizione ideale
allineando preventivamente i vostri denti; o talvolta utilizzare i vostri denti, che magari erano affollati, allineandoli per compensare gli spazi vuoti senza nemmeno inserire impianti dentali).
La nostra equipe è formata da persone che collaborano insieme da anni, che sono specificamente formate, motivate e continuamente aggiornate (non abbiamo tirocinanti né contratti a termine, ci avvaliamo di assistenti che lavorano con noi da oltre 21 anni).
4) Offriamo esperienza
Nel nostro Studio ci occupiamo di implantologia e protesi sin dal 1986,
vantiamo quindi un’enorme esperienza maturata sul campo.
Esperienza che si rivela decisiva quando si presentano delle complicanze durante un intervento, perché è nella gestione delle complessità che emerge il peso dell’esperienza.
Trattiamo casi complessi misti di ortodonzia e protesi dal 2004 totalmente all’interno del nostro studio, grazie alla gestione combinata del trattamento da parte dei diversi specialisti, che lavorano sempre a stretto contatto sul paziente, garantendo il massimo in termini di pianificazione, comunicazione e raggiungimento del risultato desiderato.
5) Selezioniamo con attenzione il tipo ed il numero di impianti dentali da inserire
Esistono centinaia di tipologie di impianti dentali e noi ci affidiamo ad una azienda produttrice leader del mercato mondiale.
C’è chi acquista impianti di un solo tipo e chi, come noi, sceglie il tipo di impianto dentale che meglio si adatta all’anatomia della tua bocca. Può capitare di scegliere impianti diversi per i diversi siti nello stesso paziente. Può sembrare un dettaglio ma la nostra esperienza ci dice che uno dei motivi principali di fallimento è legato alla scelta ed uso di impianti sbagliati.
La corretta pianificazione permette di definire con precisione quali e quanti impianti utilizzare: un errore nella progettazione aumenta il rischio di avere una protesi incapace di sopportare i carichi masticatori del paziente, altra causa frequente di fallimento implantare.
Quindi la decisione di mettere un impianto dentale in più o in meno
non può essere casuale o peggio ancora oggetto di “offerta economica”: nel lungo termine spendereste enormemente di più.
6) Ci prendiamo tutto il tempo che serve
E’ meglio fare impianti dentali a carico immediato, protesi fissa in 24 ore oppure aspettare 3 mesi per l’osteointegrazione? La risposta giusta è: dipende dalla situazione e dal risultato che dobbiamo ottenere.
L’osso ha i suoi tempi di guarigione che non possono essere modificati, ci sono tecniche e situazioni che permettono di avere una protesi in tempi brevi, ma ci sono anche condizioni che impediscono il carico immediato o anticipato.
7) Garantiamo i nostri impianti dentali
Chi si affida all’implantologia non vorrebbe mai svegliarsi e scoprire che il sacrificio, in termini di energie e denaro, è stato inutile perché il problema non è stato risolto….eppure ogni anno 50.000 italiani sono costretti a ritornare dal chirurgo a causa di problemi agli impianti dentali.
Chi si affida ad un centro di implantologia ha tutto il diritto ad avere la garanzia che tornerà a sorridere e a mangiare serenamente.
Noi garantiamo i nostri impianti dentali contro il fallimento: dovesse succedere, riposizioniamo l’impianto gratuitamente. Il rischio più alto è legato alla mancata osteointegrazione, che eventualmente si manifesta nei primi mesi: nel nostro studio seguiamo i pazienti implantari in maniera assidua per almeno 1 anno dopo l’inserimento dell’impianto. Tuttavia vogliamo evidenziare che con la Tecnica Transmucosa, nella quale non si incide la gengiva, l’osso è maggiormente protetto e il rischio di mancata osteointegrazione è ulteriormente ridotto.
8) Evitiamo il dolore
Uno dei vantaggi più graditi che vi offriamo è l’eliminazione del dolore.
Siamo in grado di posizionare gli impianti senza incidere la gengiva, semplicemente forandola come avviene quando si pratica un buco per l’orecchino (Tecnica Flapless
o Transmucosa). Eliminando il taglio della gengiva si evitano non solo i punti di sutura, che sono sempre fonte di fastidio nei giorni successivi all’intervento, ma anche dolore e gonfiore.
Pratichiamo questa tecnica da oltre 20 anni con grande successo e soddisfazione nostra e dei pazienti che continuano a sceglierci.
Utilizziamo la sedazione cosciente col il protossido d’azoto per aiutarvi a vivere una esperienza quanto più serena possibile delle cure dal dentista: dalle estrazioni alla presa delle impronte, con la sedazione cosciente sentirai una gradevole sensazione di rilassamento e tranquillità che elimina ogni ansia e paura.
9) Facciamo dell’aggiornamento continuo il nostro punto di forza
Investiamo ogni anno in maniera rilevante, tempo e risorse economiche in aggiornamento e studio per tutto lo staff. Frequentiamo Master Universitari e Corsi privati di approfondimento di tecniche innovative o che riteniamo più utili per trattare al meglio i nostri pazienti; facciamo riunioni interne con tutto lo staff, ogni settimana per aggiornare procedure e protocolli di cura, e perché tutti siano sempre al corrente degli aggiornamenti che hanno frequentato gli altri.
Tutto per cercare di offrirvi sempre il meglio!
10) Abbiamo sempre una soluzione idonea alle esigenze di ciascuno anche per i pagamenti
Troverai nel nostro Studio ogni tipologia di possibilità di pagamento: dagli acconti a stato di avanzamento alle rate mensili, dalle finanziarie a Pagodil e Dilapay, dal bancomat alla carta di credito…tutto in relazione alle tue esigenze e comodità.
Studio Obino: il tuo dentista
LA VITA DEI DENTI
Com'è fatto un dente
Guardate il video
Prendersi cura del proprio sorriso è importante sin da bambini. Aiuta il tuo bimbo a capirne l'importanza attraverso questi video pensati proprio per loro.
LA VITA DEI DENTI
Che cosa sono i denti
Guardate il video
Scopriamo insieme com'è fatta una bocca e la differenza tra adulti e piccini.
LA VITA DEI DENTI
I nemici dei denti
Guardate il video
Occhio agli zuccheri, piccolini, e lavatevi i denti!
LA VITA DEI DENTI
Come spazzolare i denti
Guardate il video
Scopri come spazzolare i denti nel modo più corretto.
LA VITA DEI DENTI
Domande per dei campioni
Provate a rispondere alle domande
Un ripasso veloce e un quiz per testatre le conoscenze del tuo bimbo.
SPAZZOLINO ELETTRICO Vs SPAZZOLINO MANUALE
ANCHE TU TI SEI SEMPRE CHIESTO/A SE SIA PIU’ EFFICACE LAVARSI I DENTI CON LO SPAZZOLINO ELETTRICO O CON LO SPAZZOLINO MANUALE?
Il mercato odierno offre una vasta tipologia di spazzolini con forme, dimensioni e caratteristiche delle setole differenti; ma la vera innovazione è l’azione automatica dello spazzolino, ossia lo spazzolino elettrico.
La domanda più frequente che ci fanno i pazienti è proprio questa: meglio lo spazzolino manuale o quello elettrico? Esaminiamoli entrambi.
Lo spazzolino manuale
ancora oggi è il più utilizzato dai pazienti e permette di utilizzare varie tecniche di spazzolamento (es: tecnica a rullo, tecnica di Bass ecc ecc) soprattutto in pazienti con particolari esigenze: pazienti con ipersensibilità dentinale o pazienti che hanno subito un recente intervento di chirurgia orale.
Tali pazienti prediligono tale spazzolino in quanto il loro uso è più specifico in alcuni siti e la pressione delle setole contro i tessuti molli e duri è più controllabile da parte del paziente.
Lo spazzolino elettrico
invece è di sicuro di maggior gradimento da parte del paziente per la facilità del suo utilizzo: lo spazzolamento avviene in senso roto-oscillatorio o sonico, eseguendo circa 40 roto-oscillazioni al secondo, consentendo uno spazzolamento veramente efficace.
È sufficiente passarlo in tutte le superfici del dente per aver una ottima rimozione del biofilm batterico. Anche questi spazzolini offrono una vasta scelta sulla tipologia di testina intercambiabile (esattamente come quello manuale) e inoltre più persone possono utilizzare lo stesso spazzolino elettrico cambiando semplicemente la testina (l’estremità).
Nel nostro studio abbiamo la possibilità di provare lo spazzolino elettrico direttamente nella bocca del paziente avendo a disposizione il FANTASTICO test drive oral-b.
Sottolineiamo che sia per lo spazzolino manuale che per l’elettrico, vige la regola assoluta di cambiare la testina o lo spazzolino manuale almeno ogni tre mesi!
Se non viene cambiato, le setole non svolgeranno la loro funzione e lo spazzolamento risulterà inefficace.
Studio Obino : il tuo dentista
LO SBIANCAMENTO RAPIDO
E’ un trattamento sbiancante post igiene, rapido ed efficace nato per chi desidera un trattamento pratico e veloce per dare luminosità e ottenere un sorriso ancora più bianco dopo la pulizia dei denti.
Ti bastano solo 10 minuti e un budget di poche decine di euro per ottenere un risultato sorprendente e donare ai tuoi denti una nuova luce!
Non ha controindicazioni ed è il passaggio ideale per avvicinarsi allo sbiancamento dentale in maniera rapida e semplice, anche per chi teme un’eccessiva sensibilità: è infatti il trattamento professionale più delicato che esista:
• utilizza una bassa concentrazione di perossido di carbamide (16%)
• non richiede la protezione gengivale
• dura solo 10 minuti
Come agisce?
Miscelando i due componenti, sbiancante e attivatore, il gel ti sarà applicato sui denti e irradiato con un’ apposita lampada a luce blu per 10 minuti.
Grazie alla sua speciale formulazione e sfruttando l’energia luminosa, l’ossigeno sviluppato non verrà disperso all'esterno (il gel si gonfia), ma rimarrà intrappolato nel gel e veicolato totalmente verso lo smalto, massimizzando l’azione sbiancante.
Grazie al suo specifico meccanismo di azione, il trattamento offre uno sbiancamento efficace utilizzando una bassa concentrazione di perossido d’idrogeno.
Infatti non disidrata lo smalto e non provoca sensibilità e non contiene agenti desensibilizzanti e remineralizzanti.
Chiedi informazioni al nostro igienista e ogni volta che fai la pulizia dei denti, avrai un sorriso bianco e luminoso con la semplicità di un click!
Il nostro trattamento è uno sbiancamento cosmetico conforme alla Direttiva 2011/84/EU.
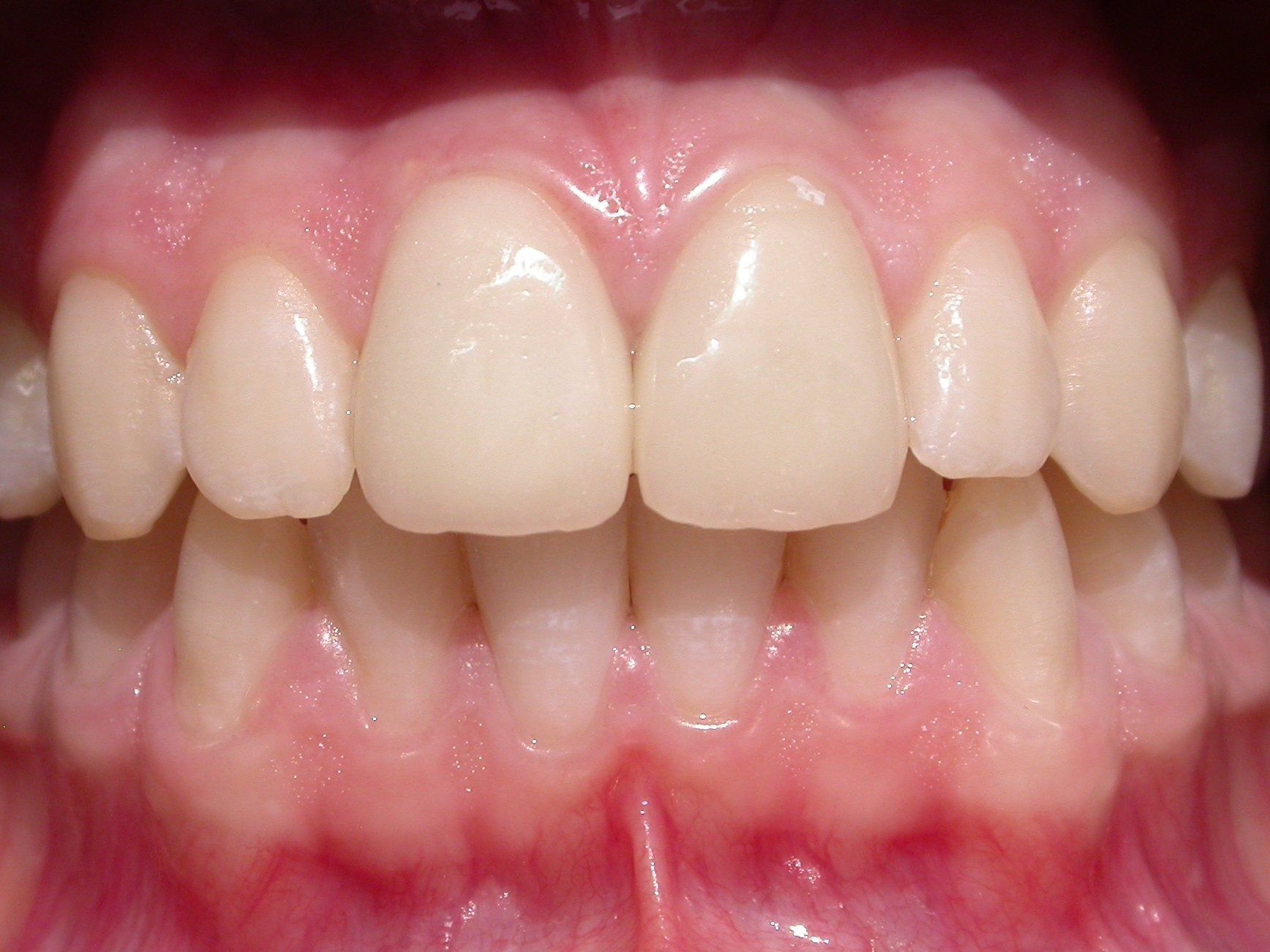
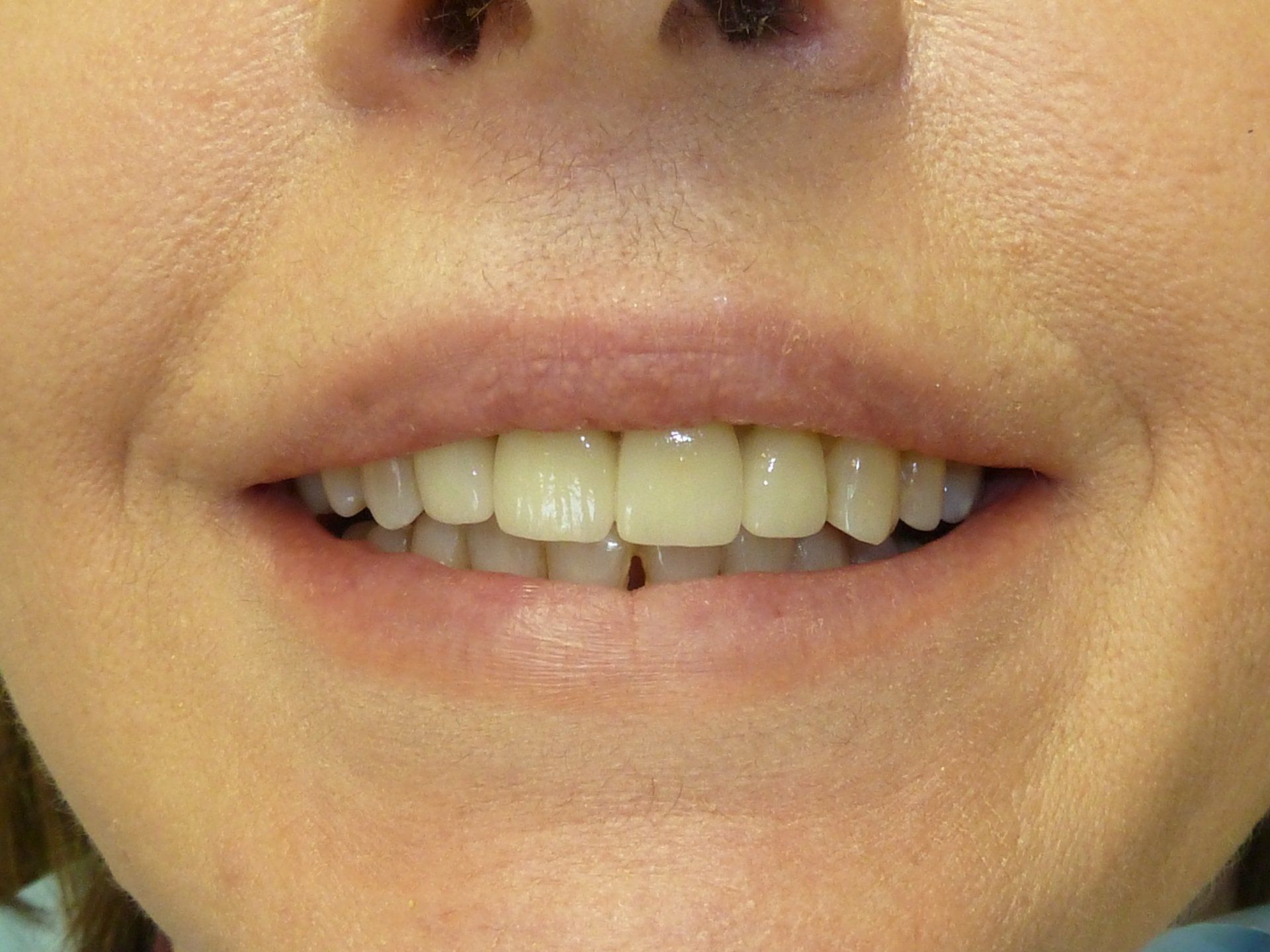
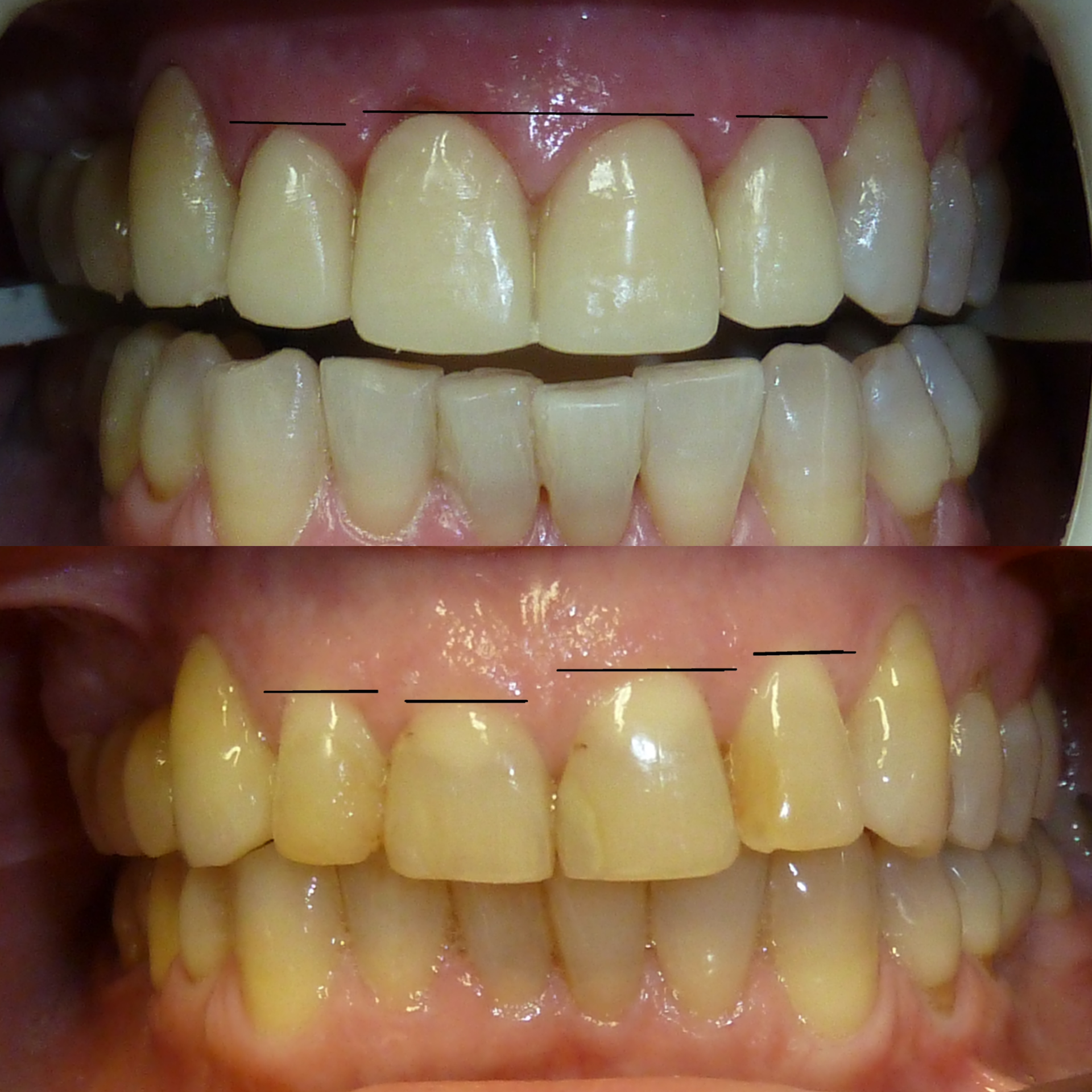
COME SI CREA UN BEL SORRISO?
È frequente che arrivino nel nostro Studio pazienti insoddisfatti del proprio sorriso.
Ma il fatto più interessante è che molto spesso non sono capaci di indicare cosa esattamente non gli piaccia!
Si sentono a disagio tra le altre persone, si vergognano di sorridere, eppure non identificano nel loro sorriso un elemento univoco di "non bellezza".
Come affrontiamo questi casi?
La bellezza di un sorriso è un elemento difficile da descrivere, direi quasi artistico, eppure esistono dei riferimenti specifici che ci permettono di inquadrare correttamente quali siano i potenziali elementi di disarmonia, così da poterli analizzare insieme.
PRIMA di tutto cerchiamo di capire INSIEME quale sia la reale origine del disagio:
• denti troppo "in fuori"
• al contrario "in dentro"
• denti piccoli
• denti “lunghi”
• disallineamenti
• alterazioni di colore
• alterazioni di forma
• assenza di alcuni denti e spostamento di altri
• recessioni gengivali
• alterazioni di forma e posizione della gengiva sui diversi denti.
POI
possiamo scegliere il percorso di terapia più adatto alla situazione per tempi, modi e costi e più appropriato alle aspettative specifiche del paziente:
• sbiancamenti dentali e gengivali
• ricostruzioni in composito
• faccette in ceramica
• capsule in ceramica integrale
• ortodonzia tradizionale
• ortodonzia invisibile
• innesti di gengiva
COSÌ
attraverso una analisi dettagliata del sorriso attuale e del sorriso che è possibile ottenere (con fotografie, programmi di simulazione e progetti estetici su modelli) si riesce a tracciare insieme la rotta da seguire per rendere
QUEL sorriso il TUO sorriso!
Studio Obino: il tuo dentista
IMPLANTOLOGIA ALL ON 4 E ALL ON 6: COSA SONO? RAPPRESENTANO DAVVERO LA SOLUZIONE IDEALE PER IL PAZIENTE?
All on 4 e All on 6
sono tecniche nate per realizzare il CARICO IMMEDIATO degli impianti e la PROTESIZZAZIONE IMMEDIATA nei pazienti che hanno perso tutti i denti, con una soluzione di protesi che fosse più economica rispetto alla tradizionale protesi fissa su impianti.
(trovi più avanti una specifica sulle differenze tra pazienti che hanno perso tutti i denti e pazienti che hanno ancora denti, anche se da estrarre).
All on 4 e All on 6
sono di fatto delle dentiere fisse, cioè delle protesi totali, che vengono fissate su impianti per risolvere il problema delle dentiere che si muovono e non consentono una masticazione confortevole.
La relativa facilità di esecuzione di queste tecniche e la promozione dal punto di vista commerciale fatta dalle aziende produttrici di impianti dentali, hanno contribuito a favorirne una diffusione che va molto oltre la reale indicazione
e che, purtroppo, ha portato a risultati talvolta non soddisfacenti per i pazienti, soprattutto dal punto di vista dell’igiene e dell’estetica.
Perché?
Queste tecniche utilizzano una protesi che prevede sempre la presenza di una falsa gengiva e, se lo spazio per la falsa gengiva non è presente, il protocollo prevede che venga ricavato a discapito dell’osso del paziente.
Ma cosa è, e a cosa serve la falsa gengiva?
1. La falsa gengiva viene utilizzata per riprodurre la gengiva i tutti quei casi in cui… è stato perso molto osso!!! Quindi il vero problema è la mancanza di osso, che cerchiamo di risolvere modificando la forma della protesi in modo tale che vada a colmare sia lo spazio lasciato vuoto dai denti che quello lasciato vuoto dall’osso.
2. La protesi risulta voluminosa, come una dentiera classica, ma essendo fissa in bocca è difficilissimo tenerle pulita, con tutti i problemi di alitosi, sensazione di sporcizia e di disagio che ne conseguono.
Quando le tecniche All on 4 e All on 6 vengono utilizzate in pazienti nei quali sono ancora presenti dei denti, il protocollo prevede una rimozione spesso molto importante di osso alveolare (l’osso che sorregge i denti) dopo l’estrazione dei denti, proprio per creare lo spazio per la falsa gengiva.
E’ molto importante sapere che una volta che l'osso alveolare è stato rimosso e gli impianti sono stati inseriti, non è più possibile tornare indietro… che siate soddisfatti o meno!
Cosa facciamo nel nostro Studio?
Utilizzando un numero di impianti dentali minimo (da 4 a 6) inseriti in posizione strategica (dove servono) e con le inclinazioni adeguate procediamo con il protocollo di CARICO IMMEDIATO POST ESTRATTIVO, così da permettervi di riavere tutti i denti fissi in 24 ore; utilizziamo solo impianti di primissima scelta e di aziende leader mondiali del mercato (significa che ovunque nel mondo troverete dentisti in grado di intervenire sui vostri impianti e la componentistica necessaria a farlo) per garantirvi i risultati migliori e la maggior capacità di durata nel tempo delle cure che facciamo.
Da oltre 40 anni ci occupiamo di riabilitazioni protesiche e implantari complesse, siamo chirurghi e protesisti formati nelle più importanti scuole italiane (che sono le migliori a livello mondiale) ed esperti, e offriamo ai nostri pazienti la possibilità di scegliere: vi illustriamo le opzioni di terapia possibili nella vostra bocca, così da poter scegliere quella che ritenete più adeguata alle vostre esigenze ed aspettative.
1. In linea generale cerchiamo sempre di adottare l’approccio più conservativo, cioè quello che mira a conservare il patrimonio naturale della vostra bocca, quindi denti, osso e gengiva
2. Quando dobbiamo procedere alle estrazione dei denti irrecuperabili, utilizziamo tecniche chirurgiche mini-invasive ed estremamente delicate preservando tutto l’osso alveolare presente, e quando è possibile posizioniamo gli impianti direttamente negli alveoli post-estrattivi
3. L’osso alveolare non solo viene preservato al massimo, ma viene anche ricostruito con tecniche rigenerative: il nostro obiettivo è creare una struttura gengivale che permetta una buona estetica e soprattutto una igiene orale corretta
4. Usiamo gli impianti per poter realizzare denti più naturali possibili, come in un ponte fisso tradizionale , non come in una dentiera, in modo che i nuovi denti emergano direttamente dalla gengiva e in maniera più naturale possibile
5. Mettiamo la falsa gengiva solo dove serve
6. Questa tipologia di intervento, chirurgicamente e protesicamente più raffinata e difficoltosa, è stata negli anni da noi sviluppata e perfezionata; abbiamo centinaia di pazienti trattati con grandissima soddisfazione e con controlli a oltre 30 anni. Il grado di apprezzamento per i risultati estetici e funzionali ottenuti con questo tipo di riabilitazione continua a darci enorme soddisfazione e ci spinge a migliorare sempre più in questa direzione.
Si comprende facilmente che non può esistere una soluzione adatta a tutti i pazienti, ma che la strada per ottenere il massimo della soddisfazione in termini di funzione, estetica e durata nel tempo passa attraverso una analisi personalizzata, che è possibile fare solo quando si possiede grande esperienza e padronanza di diverse tecniche, sia chirurgiche che protesiche.
Quali sono i principi di riferimento?
• l’età del paziente
• la sua linea del sorriso (quanto il paziente mostra i denti nel sorriso), le caratteristiche scheletriche e del viso (II o III CLASSE scheletrica, visi allungati o rotondi, ecc)
• le sue aspettative ed esigenze estetiche
• la funzionalità dell’articolazione tempo mandibolare e della muscolatura masticatoria
• le parafunzioni (bruxismo o serramento)
• la possibilità di conservare il suo osso alveolare durante le estrazioni e di utilizzare tecniche di rigenerazione di osso e gengiva
• le condizioni di salute generale
PRECISAZIONI
1. Il paziente che ha già perso tutti i denti
è solitamente già portatore di una protesi totale (dentiera), cioè un manufatto costruito in resina con falsa gengiva che porta denti di resina. E’ evidente che per questo tipo di paziente passare da questo tipo di protesi mobile ad una similare, ma fissa, possa essere un vantaggio (se riescono a mantenere una igiene quotidiana adeguata, altrimenti sorgono altri problemi).
2. Il paziente con denti residui da estrarre
è invece un paziente da valutare in modo completamente diverso.
Per questo tipo di paziente in cui i denti, seppur compromessi, fuoriescono dalle gengive naturali, una riabilitazione All on 4 oppure All on 6 (con i denti che fuoriescono da una flangia di gengiva artificiale) potrebbe essere una soluzione esteticamente e igienicamente non ideale, soprattutto per quanto riguarda la riabilitazione dell’arcata superiore.
Inoltre hanno un patrimonio inestimabile: l’osso alveolare, cioè quello che circonda i denti, che può essere preservato durante le estrazioni, ed utilizzato per inserire impianti e sorreggere la gengiva naturale.
TERMINOLOGIA
• protesi totale o dentiera:
protesi che sostituisce tutti i denti, realizzata in resina con falsa gengiva e denti del commercio (cioè non sono fatti su misura per il paziente); è nata come protesi mobile (che il paziente mette e toglie).
Con l’avvento degli impianti è diventato possibile realizzare:
• protesi totali agganciate agli impianti (overdenture), che quindi rimangono ferme in bocca durante l’utilizzo ma che possono essere rimosse per la pulizia della bocca e della protesi
• protesi totali avvitate agli impianti (all on 4 e all on 6)
che sono fisse in bocca, non rimovibili per le procedure di igiene quotidiana domiciliare, quindi vengono lavate in bocca come se fossero denti naturali o protesi fisse, ma hanno una forma che rende la pulizia complessa
• protesi fissa su impianti: protesi che può sostituire tutti i denti, oppure solo quelli mancanti, realizzata in materiali molto resistenti e con caratteristiche estetiche elevate (zirconia, ceramica, ecc), con denti modellati individualmente e secondo le caratteristiche del paziente, che può avere una parte di falsa gengiva laddove necessario, ma non deve averla per forza; è fissa in bocca (cementata o avvitata) ed è modellata in maniera da avere gli spazi igienici corretti per la pulizia quotidiana domiciliare.
Studio Obino :il tuo dentista
LUCIDATURA DEI DENTI E AIR FLOW
Anche tu noti delle fastidiose macchie sui denti quando sorridi? Perché persistono queste macchie nonostante ti lavi i denti 3 volte al giorno e utilizzi filo interdentale e collutorio?!
A volte sembra che lavarsi i denti tre volte al giorno con utilizzo del filo interdentale e collutorio non sia sufficiente per eliminare le macchie!
Vediamo insieme perché.
Alcune abitudini quali il fumo di sigaretta, l’uso di liquirizia, caffè, tea e uso prolungato di collutori a base di clorexidina possono dare origine ad una colorazione anche marcata della superficie dentale, causando nei pazienti un forte disagio nel sorridere.
In questi casi possiamo accompagnare alla normale seduta di igiene orale professionale, la lucidatura e la rimozione delle pigmentazioni estrinseche dalla superficie dei denti attraverso il polishing
.
Come funziona?
La lucidatura viene fatta con uno strumento che “spruzza” con una pressione elevata una polvere in grado di rimuovere gli accumuli di placca o le macchie dalla superficie dentale.
Possono sottoporsi a polishing anche pazienti che soffrono di ipersensibilità dentinale?
Assolutamente si, grazie alla consistenza della polvere anche i pazienti che soffrono di ipersensibilità dentinale si possono sottoporre a tale lucidatura senza soffrire!
Quale polvere viene utilizzata?
La scelta della polvere viene fatta dal nostro igienista in relazione all'entità delle pigmentazioni, quindi sceglierà il bicarbonato
se sono macchie molto tenaci, glicina
se è necessario arrivare anche sul bordo gengivale e oltre, ed eritritolo
se le macchie sono di scarsa consistenza.
Ci sono controindicazioni nei bambini?
In genere sui bambini l’igienista dentale usa una pasta che contiene polvere di pomice, che viene passata con delle coppette sulla superficie dentale in modo da realizzare una lucidatura più delicata; si tratta di denti immaturi, che hanno ancora uno spessore di smalto ridotto rispetto a quello che avranno al completamento della crescita.
Raccomandazioni importanti:
nel caso di pazienti fumatori è importante aspettare almeno 24 h per riprendere a fumare, pena la ricomparsa rapida delle macchie...e anche la tua salute se ne avvantaggerà!
ORTODONZIA DELL’ADULTO: VISIBILE O INVISIBILE?
Quando un adulto decide di mettere l’apparecchio si pone il grande dilemma: apparecchio tradizionale con brackets metallici, apparecchio estetico con brackets ceramici o mascherine trasparenti rimovibili tipo Invisalign?
Vediamo insieme come orientarsi nella scelta, valutiamo pro e contro delle diverse opzioni!
BRACKETS METALLICI: il classico apparecchio ortodontico che tutti conosciamo
- è la formula 1 dell’ortodonzia: l’apparecchio più veloce e performante sul mercato;
- affidabilità completa: l’apparecchio è fisso in bocca e offre il massimo controllo sugli spostamenti dei denti;
- è il più economico… nonostante sia il più efficace!
- può provocare, specie nelle fasi iniziali della terapia, piccoli decubiti o tagli su guance e labbra per il frizionamento dei brackets sulle mucose;
- richiede massima attenzione all’igiene orale perché trattiene residui di cibo ogni volta che si mangia, e all’alimentazione per evitare distacchi accidentali dei brackets;
- non può essere rimosso fino alla fine della terapia (solitamente 18-24 mesi).
BRACKETS CERAMICI: l’estetica negli apparecchi fissi
- i brackets sono completamente trasparenti e, di fatto, invisibili;
- sono meno soggetti a distacchi di quelli metallici;
- hanno un costo superiore a quelli metallici;
- sono leggermente meno performanti di quelli metallici per questioni strutturali: il metallo offre una precisione della forma assoluta, una trasmissione delle forze al singolo dente perfetta e offre agganci fermi ai dispositivi che inseriamo in bocca ogni mese, mentre la ceramica ha alcuni limiti di forma e struttura;
- richiedono massima attenzione all’igiene anche perché, essendo trasparenti , l’eventuale ristagno di residui alimentari si nota molto di più;
- quando li montiamo sono trasparenti...ma se siete fumatori o non siete attentissimi all'igiene orale si possono macchiare
MASCHERINE TRASPARENTI (INVISALIGN)
- offrono, in assoluto, il massimo dell’estetica e del comfort;
- non richiedono di modificare le proprie abitudini igieniche e alimentari: vengono rimosse per mangiare e per lavare i denti;
- dolore e fastidio sono ridotti al minimo; inoltre non possono verificarsi urgenze fastidiose (tipo i distacchi di brackets);
- hanno un costo superiore a qualsiasi altra terapia;
- se le mascherine vengono perse o rotte è indispensabile chiederne all’azienda una nuova con possibile incremento dei costi;
- offrono un controllo sui movimenti dei denti medio: significa che i movimenti molto complessi non possono essere effettuati o possono richiedere molto tempo per essere realizzati;
- sono adattissime in caso di demineralizzazioni dei denti, altre alterazioni di struttura dello smalto dei denti o elevata tendenza alla carie perché viene preservata la superficie dei denti da qualsiasi aggressione
MALOCCLUSIONE E POSTURA
Può apparentemente sembrare che non vi sia collegamento tra postura e occlusione dentale, in realtà questo non è corretto.
Spieghiamo prima di tutto di cosa stiamo parlando:
la malocclusione è una posizione alterata delle basi ossee (mascella e mandibola) che ospitano i denti, e dei denti stessi.
Nessuna malocclusione si risolve da sola, anzi tende a peggiorare col tempo e ad avere ripercussioni su zone del corpo anche lontane dalla bocca.
Le articolazioni del ginocchio, delle spalle, della schiena e i muscoli del collo collegati a testa e mandibola concorrono insieme a creare il corretto equilibrio generale del corpo, tra rilassamento e tensione dei muscoli interessati.
La mandibola nello specifico rappresenta un recettore fondamentale nella regolazione muscolare di tutto il distretto cranio-cervicale, e prende contatto con il cranio attraverso l'articolazione temporo mandibolare e i denti.
Il cervello riceve informazioni dall’occlusione e risponde di conseguenza; si può perciò intuire che una malocclusione possa provocare un errata stimolazione dei recettori e scatenare alterazioni sulla postura.
In particolare la MALOCCLUSIONE DI “TERZA CLASSE”,
ossia quando l’arcata superiore è troppo piccola e/o arretrata rispetto a quella inferiore, o la mandibola troppo grande rispetto alla mascella, provocherà una inclinazione verso dietro della testa e quindi uno spostamento del baricentro verso dietro, con conseguente sbilanciamento del sistema in toto. Nei casi di MALOCCLUSIONE DI “SECONDA CLASSE”,
ossia quando l’arcata superiore è troppo sporgente e/o la mandibola è troppo piccola, si avrà una inclinazione aumentata della testa in avanti con conseguente spostamento del baricentro in avanti.
Ma quali sono esattamente le conseguenze di tali sbilanciamenti?
Al fine di ribilanciare lo scompenso i muscoli dovranno incrementare il proprio lavoro, potendo scatenare cefalee e dolorabilità in zone anche lontane dal distretto nel quale è iniziato il problema, portando a ripercussioni vertebrali, contratture ai muscoli del collo e ai muscoli delle gambe.
Tra le cause orali di tali sbilanciamenti, oltre alle malocclusioni (di seconda e terza classe), abbiamo anche:
- l'assenza di uno o più denti
- le migrazioni di denti presenti in bocca in spazi lasciati liberi dalla perdita di denti adiacenti .
- i precontatti dentali
- il bruxismo (digrignamento notturno)
- la presenza di denti che non ingranano correttamente (esempio cross bite, o morso incrociato, con i denti dell’arcata superiore che si trovano internamente rispetto all’arcata inferiore anziché all’esterno).
È fondamentale eseguire una diagnosi precisa ed accurata e, una volta individuata l’eventuale causa, eseguire il piano di trattamento più appropriato ed idoneo.
Un bravo gnatologo ed ortodonzista sarà in grado di porre una diagnosi corretta attraverso una visita specifica del cavo orale, delle strutture extraorali, la visita dell’articolazione temporo-mandibolare e la palpazione dei muscoli interessati.
Studio Obino: il tuo dentista
COSA SONO LE APNEE NOTTURNE?
Si tratta di uno dei disturbi respiratori del sonno più frequenti, che si manifesta con sintomi sono apparentemente innocui, come il russare abituale ed episodi di apnea, ma che è in realtà una patologia pericolosa.
Molte persone non si accorgono o sottovalutano questi segnali, e si adattano a convivere con le spiacevoli conseguenze di un sonno agitato, come:
- le cefalee mattutine
- la sonnolenza diurna
- il progressivo ridursi della capacità di concentrarsi, che può arrivare a causare anche incidenti sul luogo di lavoro.
In realtà la gravità dei sintomi tende ad aggravarsi progressivamente col tempo:
se nei giovani possiamo avere deficit di memoria e cambiamenti repentini dell’umore, come picchi di ansia e irritabilità, negli adulti e negli anziani (le categorie più esposte) si sommano i fattori di rischio con ripercussioni sulla salute generale (come cardiopatie, ipertensione, infarti, diabete e impotenza).
La gravità di questa patologia è tale che, al momento del rilascio o rinnovo della patente di guida, i soggetti con sospetta OSA (ostruzione delle viee aeree superiori) saranno oggetto di approfondimenti appositi.
Perché il tuo dentista può aiutarti?
Le apnee notturne, patologia conosciuta dai professionisti come OSAS (Obstructive Sleep Apnea Syndrome),
sono causate da ostruzioni delle vie aeree (che limitano il naturale passaggio di aria durante la respirazione) a volte associate a malformazioni della mascella o presenza di tessuto eccedente a livello del palato e sovrabbondanza di adipe intorno al collo o sotto al mento.
Da diversi anni è possibile per i dentisti seguire un corso di certificazione in Dental Sleep Medicine per diventare Medici Odontoiatri Esperti del Sonno.
La dott.ssa Chiara Obino è Medico Esperto del Sonno dal 2016
Un numero sempre maggiore di studi ha dimostrato che l’utilizzo dei dispositivi intraorali (MAD) può intervenire terapeuticamente nelle forme lievi e moderate dell’OSAS in alternativa a presidi come la CPAP.
Questi dispositivi mantengono la pervietà delle vie aeree posteriori alla lingua, spostando in avanti e/o mantenendo chiusa la mandibola e aumentando la dimensione verticale occlusale.
In questa maniera si ottiene un avanzamento della lingua, un aumento della tensione delle pareti della faringe e l’impossibilità della mandibola di post-ruotare (apertura della bocca), così da impedire l’occlusione parziale o totale del flusso respiratorio.
La scelta del dispositivo intraorale da applicare è condizionata da vari fattori come: comfort, facilità d’uso, modificabilità dell’avanzamento mandibolare e capacità di movimento mandibolare.
Nei bambini si interviene con una espansione rapida del palato REP (laddove possibile ed indicata) che produce immediatamente un miglioramento della pervietà nasale, essendo il pavimento delle cavità nasali costituito proprio dal palato.
Una visita di controllo dal tuo dentista di fiducia è il primo passo per ricominciare a dormire bene e vivere meglio!
Respirazione Orale e Respirazione Nasale
Mi occupo di respirazione in ogni suo aspetto, e posso dire di conoscere questa interessante funzione vitale in maniera davvero…”profonda”!
Si può resistere giorni interi senza cibo né acqua ma, anche per una apneista allenata come me, la capacità di rimanere senza respirare si misura in minuti.
Il respiro è quindi un atto di fondamentale importanza per la vita
e, quando i meccanismi che lo determinano non funzionano alla perfezione, il nostro organismo soffre sotto moltissimi aspetti: non respirare bene comporta:
- stanchezza
- irritabilità
- abbassamento del tono dell’umore
- calo della concentrazione
- frequenti mal di testa
- sonnolenza
… e può alterare gravemente il corretto sviluppo della bocca, del viso e delle funzioni correlate!
In questo articolo cercherò di parlarvi, in veste di ortodontista, proprio delle alterazioni cui vanno incontro i bambini che respirano con la bocca.
In condizioni normali l’aria inspirata passa principalmente dal naso e viene riscaldata, umidificata e depurata dalle particelle sospese: così è pronta per il suo ingresso nell'albero respiratorio fino ai polmoni. Solo una piccola parte del flusso d’aria passa attraverso la bocca.
Durante la RESPIRAZIONE NASALE:
- le labbra sono chiuse
- non vi è sforzo dei muscoli facciale
- il dorso della lingua poggia sul palato
in questa condizione di equilibrio le strutture (palato, lingua, denti) e le funzioni coinvolte (deglutizione, fonazione) possono svilupparsi normalmente.
Al contrario, se si respira prevalentemente con la bocca, RESPIRAZIONE ORALE, cambia la postura della lingua, della testa e il tono di alcuni muscoli facciali:
- la bocca è aperta, la lingua si colloca in basso e in fuori per favorire il passaggio dell’ aria (infatti è spesso visibile e i genitori riprendono il bambino per questo atteggiamento, che in realtà richiede un lavoro specifico per essere corretto) (postura linguale bassa)
- la lingua spinge sui denti inferiori inclinandoli verso l'esterno (con comparsa dei classici spazi tra i denti e spesso deposito di tartaro)
- senza la spinta verso l’alto della lingua, il palato non può svilupparsi in maniera adeguata e ne risulta il classico “palato stretto” (iposviluppo trasversale del mascellare superiore)
- di conseguenza la mandibola spesso non si “incastra” più in maniera corretta con la mascella e tende a rimanere in una posizione arretrata (retroposizionamento mandibolare)
- questa posizione alterata del viso e del collo (bocca aperta con testa all'indietro e mento in basso) modifica la crescita cranio facciale con un eccesso di crescita verso il basso (ne risultano infatti visi allungati) e comporta una alterazione del tono di tutti i muscoli facciali.
Inoltre respirando attraverso la bocca l’aria arriva nell'orofaringe non riscaldata, non umidificata e non ripulita (proprio perché non passa dal naso): questo causa frequenti raffreddori e infiammazioni oro-faringee, le tonsille e le adenoidi tendono ad ingrossarsi più facilmente causando un'ulteriore ostacolo al passaggio dell’aria attraverso il naso dell'aria.
Perché mio figlio respira con la bocca?
La respirazione orale è un meccanismo di adattamento che si realizza quando è impossibile respirare correttamente con il naso.
Può avvenire per cause transitorie come raffreddore, allergie stagionali e specifiche che colpiscono le vie aeree superiori oppure per cause croniche, che creano degli ostacoli al passaggio dell’aria, come il setto nasale deviato, poliposi nasale, sinusiti croniche, ipertrofia delle adenoidi e delle tonsille eccetera.
Può anche accadere che il bambino respiri con la bocca a causa di un problema nell'occlusione dentale come, ad esempio, il palato stretto o il morso aperto anteriore spesso causato dall'uso del ciuccio oltre i tempi stabiliti o dall'interposizione di oggetti fra i denti.
Cosa fare se vostro figlio/a respira spesso con la bocca?
Il primo passo è rivolgersi ad un otorinolaringoiatra
il quale eseguirà tutti gli accertamenti necessari a stabilire le cause che hanno condizionato la respirazione orale (ostruzioni, adenoidi, tonsille,..)
Il secondo è quello di fare una visita specialistica ortodontica
per due importanti motivi:
- verificare se l’ostruzione delle vie respiratorie ha alterato l’occlusione e lo sviluppo del palato ed intervenire con delle terapie mirate a trattare tali alterazioni (PALATO STRETTO, MORSO INCROCIATO, MORSO APERTO ANTERIORE)
- aiutare il passaggio alla respirazione orale con l’utilizzo di dispositivi specifici, considerando anche che alcune anomalie dell’occlusione dentale favoriscono la respirazione orale anche quando la causa originale è stata eliminata (il famoso gatto che si morde la coda).
Studio Obino: il tuo dentista
CARIE SUI DENTI DA LATTE
Spesso si sente dire che non sia necessario curare le cariette dei dentini da latte perché tanto prima o poi cadranno! È la verità?
Iniziamo a sottolineare che ovviamente questa affermazione è falsa, perché una carietta sui dentini da latte può portare alle stesse problematiche dei denti permanenti, ossia dolore
e quindi necessità di eventuale terapia analgesica antinfiammatoria, ed eventuali ascessi, e quindi necessità di terapia antibiotica.
Chiarito questo, l’arma vincente sarebbe ovviamente quella di prevenire la carie o di intercettarla
il prima possibile soprattutto nel bambino.
La cura della carie infatti richiede una collaborazione che spesso il bambino non è capace di offrire, come semplicemente il rimanere a lungo seduto e con la bocca aperta; basti pensare che anche per un adulto spesso è difficile offrire una collaborazione ottimale.
Inoltre bisogna sapere che la cura e le otturazioni dei denti decidui hanno una percentuale di successo inferiore rispetto a quella dei denti permanenti: soprattutto quando la carietta è già in stadio avanzato, c’è una percentuale più alta di distacchi dell’otturazione (la cosiddetta “pastina”) perché ci troviamo a realizzare degli interventi molto invasivi, che su denti definitivi prevedrebbero procedure completamente diverse (ricostruzioni con perni, capsule) che ovviamente non vengono applicate sui denti da latte.
C’è quindi una differenza importante tra carie piccole
(confinate alla superficie masticante del dente ) e grandi
(che coinvolgono anche le pareti tra un dente e l’altro):
- le carie piccole possono essere trattate spesso senza necessità di anestesia, con trattamenti rapidi e alta percentuale di successo
- le cavità grandi purtroppo raggiungono facilmente la polpa del dente (essendo i denti da latte piccoli e protetti da poco smalto rispetto ad un definitivo), causando dolore e possibili ascessi; diventa necessario fare l’anestesia, i tempi di trattamento si allungano, la devitalizzazione del dente deciduo è una procedura abbastanza complessa, i bambini spesso si spazientiscono…e non ultimo le grosse ricostruzioni che dobbiamo realizzare per “tappare” queste grandi cavità, non avendo una sufficiente ritenzione, vanno incontro a frequenti distacchi o a recidive di carie.
La cosa migliore è dunque, come abbiamo detto, prevenire o intercettare precocemente la carie: tutto il resto non sono altro che tentativi di allungare la vita del dente all'interno della bocca.
Quindi cara mamma, grande attenzione alle manovre di igiene orale quotidiana, e non far mancare al tuo bambino le visite periodiche al fine di intercettare il prima possibile eventuali carie!
Studio Obino :il tuo dentista
I DENTI DA LATTE HANNO LA RADICE?
Capita spesso che mi venga fatta questa domanda, soprattutto quando, a causa di grosse carie ed ascessi, ci troviamo costretti ad estrarre prematuramente dentini da latte... e in questi casi la domanda è: "Come estrazione? I denti da latte non hanno la radice!"
Se i denti da latte non avessero la radice non potrebbero rimanere fermi in bocca, né tantomeno essere utilizzati per masticare... si staccherebbero al primo morso di un panino!
I denti da latte hanno la loro bella e lunga radice, anzi i molari da latte di radici ne hanno 3, esattamente come quelli definitivi.
Quando è il momento giusto per la permuta (il cambio dei denti) il dente definitivo "spinge" sulla radice del dentino da latte, provocandone il riassorbimento. La radice del dente da latte diventa sempre più corta e il dentino inizia a muoversi, fino a quando la radice è completamente riassorbita e finalmente il dentino da latte cade (e infatti vi ritrovate in mano solo la corona "vuota" del dentino da latte)!
Ma se dobbiamo togliere un dente da latte prima che questo processo naturale sia avvenuto... ci troviamo a lavorare su radici lunghe e dure!
Questo significa che è indispensabile fare l’anestesia per poter procedere ad una estrazione indolore, ed utilizzare tutte le tecniche del Progetto Bambino per far si che l’esperienza per il bambino sia serena e priva di traumi.
Come agiamo?
1. con la tecnologia laser ogni volta che è possibile
2. con la sedazione cosciente, in modo che i bambini possano vivere una esperienza leggera e assolutamente atraumatica
3.utilizzando tecniche di comunicazione concepite per rassicurare e rilassare i bambini
4. utilizzando tutte le tecniche del Progetto Bambino.
Le emozioni e l’empatia sono la chiave del successo nella cura dei bambini.
Le forzature e le coercizioni portano risultati solo nel breve termine (ammesso che li portino), mentre io miro a obiettivi di ampio respiro: non solo curare la patologia, ma educare alla cura del sorriso e offrire un modello di rapporto medico-paziente di sereno affidamento e di sostegno ai bambini di oggi, che saranno gli adulti di domani.
Studio Obino :il tuo dentista
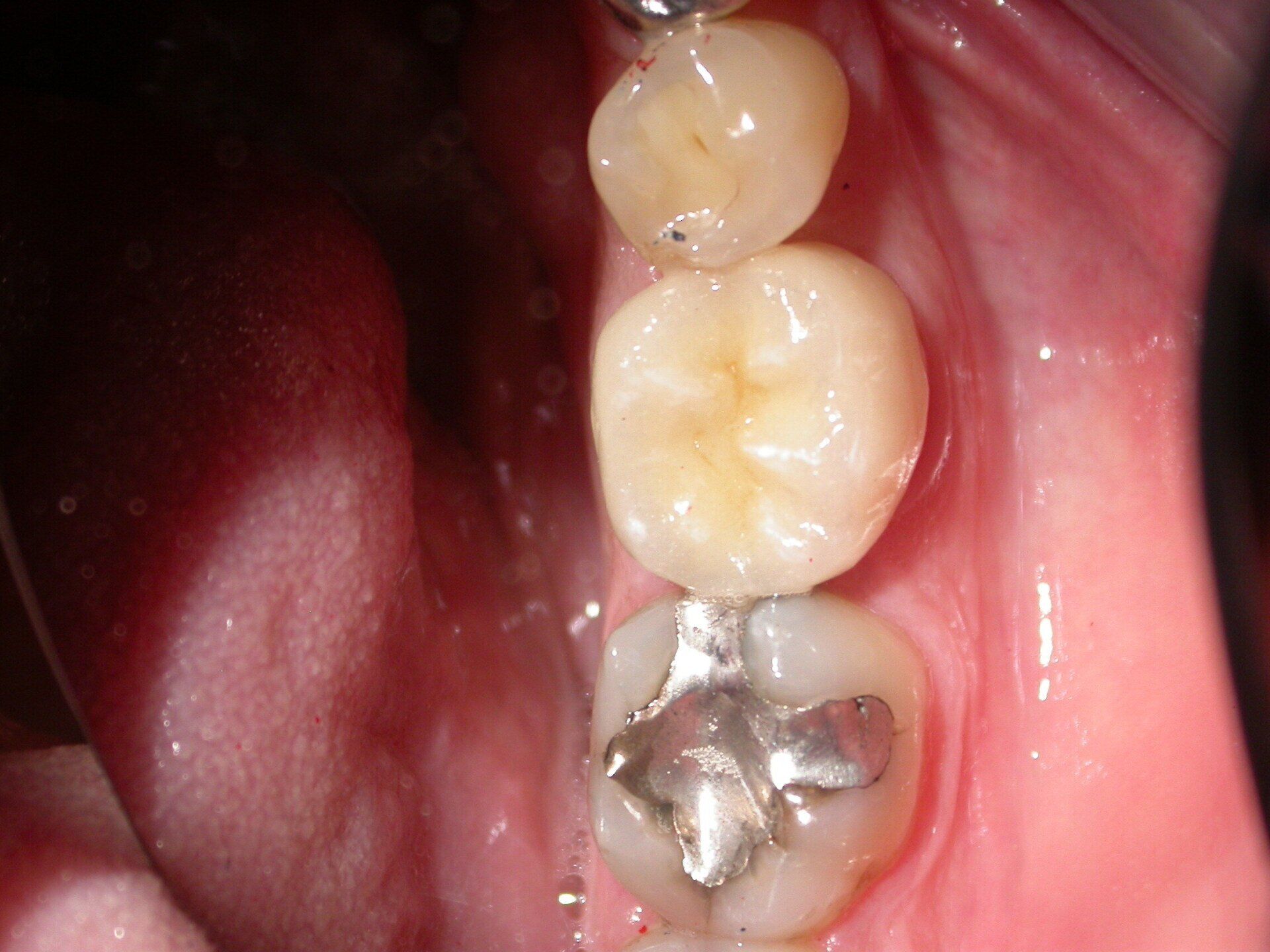
Materiale Protesi: facciamo chiarezza.
È meglio una corona in zirconia monolitica o in zirconio porcellana? Oppure in ceramica integrale?
Quali garanzie di estetica e resistenza ci offrono i vari materiali? Sono meglio delle corone separate tra loro oppure unite?
Facciamo un pò di chiarezza.
La scelta del materiale per la realizzazione di una corona è dettata da vari fattori, primo fra tutti la resistenza: vogliamo infatti offrire ai nostri pazienti lavori che siano esteticamente soddisfacenti e che abbiamo capacità di durare all'interno della bocca.
La robustezza di un manufatto protesico è particolarmente importante per quei pazienti che hanno una muscolatura masticatoria molto sviluppata e con abitudine a serrare o digrignare i denti (bruxismo).
Bisogna tenere in considerazione che i monconi che hanno un colore di base tendente al grigio e al giallo hanno bisogno di una stratificazione maggiore, quindi la scelta può essere più complessa.
Un altro aspetto importantissimo per noi medici e per il paziente è che nel caso le corone dovessero essere più di una, in elementi dentali contigui, possiamo realizzarle unite fra loro oppure separate.
Il caso più indicato per la soluzione "corone unite" sono due o più impianti: il carico occlusale viene meglio distribuito assicurando agli impianti una durata maggiore nel tempo. L'igiene interdentale viene eseguita in maniera efficace dall'uso orizzontale dello scovolino.
Un caso analogo è quello di denti che in passato hanno avuto problemi di mobilità e quindi, facendo una sorta di "bloccaggio"con due o più capsule, si assicura il massimo ancoraggio degli elementi dentali.
Anche in questo caso l'igiene interdentale migliore si esegue con lo scovolino.
In caso di spazi interdentali stretti e se il paziente è abituato a passare il filo interdentale, si faranno delle corone separate.
Insomma, come avrete capito i motivi per la scelta delle varie soluzioni protesiche vengono valutate dal medico sulla base di più fattori individuali perchè in medicina vale il principio che ogni caso è diverso da qualsiasi altro.
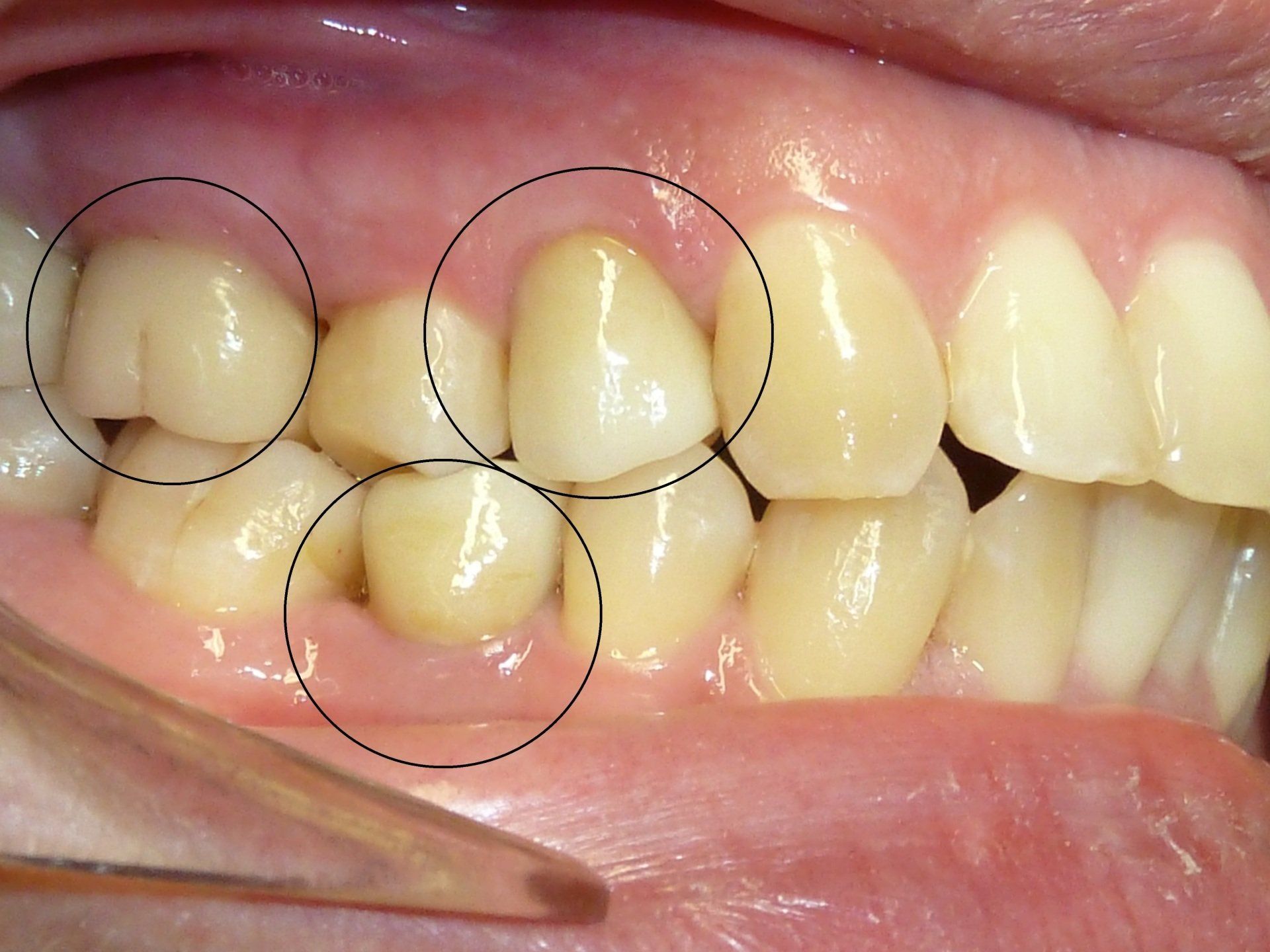
ESTETICA DEL SORRISO E DEL VISO
Quanta parte dell'estetica del sorriso contribuisce all'estetica del viso?
Molto più di quello che si possa pensare, non solo direttamente
attraverso l'aspetto dei nostri denti
ma indirettamente
per il sostegno che proprio i denti danno ai tessuti del viso, alle labbra, alle
guance.
Spesso infatti si sottovaluta il fatto che gran parte del sostegno delle labbra è dato dalla inclinazione e
dimensione degli incisivi centrali
e che, al contrario, la perdita o la progressiva usura dei denti
comporta una riduzione dell'altezza del terzo inferiore del viso (distanza naso-mento) con
accentuazione delle rughe naso-geniene (dalla base del naso e lungo i lati delle labbra), dell'area
perilabiale e delle labbra.
Questo significa che progettare un PIANO DI CURA ESTETICO comporta un approccio multidisciplinare che coinvolge:
- ORTODONZIA: per dare ai denti la giusta posizione ed inclinazione, per distribuire gli eventuali spazi lasciati da denti persi in maniera adeguata, per consentire una riabilitazione con impianti e protesi ideale, cioè poter mettere i denti che mancano nella posizione migliore
- CONSERVATIVA: ricostruzioni estetiche, chiusura di piccoli spazi tra i denti, ecc
- PROTESI: capsule in ceramica integrale o zirconio con una estetica pari o superiore al dente naturale
- IMPLANTOLOGIA : per sostituire individualmente i denti persi , sempre dopo una adeguata valutazione ortodontica, quindi della posizione dei denti presenti in bocca
- SBIANCAMENTI : per ottenere un denti chiari e luminosi e cancellare i segni del tempo.
Nel nostro studio il piano di cura è sempre studiato nei minimi dettagli e integrato dalle varie professionalità
(implantologo, protesista, ortodontista) che operano nello stesso studio
per dare al paziente una assistenza a 360 gradi senza doversi spostare; inoltre la comunicazione tra i professionisti è diretta
e spesso gli interventi sul paziente vengono fatti in collaborazione
a 4 mani proprio per poter dialogare e ottenere i risultati migliori, così da soddisfare al meglio le aspettative e i desideri dei pazienti.
Studio Obino: il tuo dentista
LA PRIMA VISITA
La prima visita è il nostro primo incontro con un nuovo paziente: dedichiamo a questa importante occasione tutto il tempo opportuno affinché voi possiate ottenere le informazioni fondamentali sullo stato di salute della vostra bocca e ogni eventuale chiarimento sul significato specifico di ogni aspetto di diagnosi e terapia che vi proponiamo, così da poter scegliere al meglio il piano di cura che più vi si addice e vi soddisfa.
Obiettivi della prima visita sono:
- la raccolta di tutti i sintomi e disturbi lamentati dal paziente e della sua storia clinica per comprendere al meglio il suo disagio;
- la valutazione scrupolosa dello stato di salute non solo dei denti ma dei tessuti di supporto (gengive e osso) e dell'articolazione temporo mandibolare;
- la realizzazione di foto intraorali che ci permettano di osservare insieme a voi ciò di cui parliamo: i vostri denti;
- la valutazione dell’estetica del sorriso in rapporto alle vostre aspettative o desideri e alle opportunità terapeutiche;
- l'analisi dell’efficacia dell’igiene orale domiciliare e le possibilità di ottimizzarne le misure;
- l'esame delle radiografie in vostro possesso o l’eventuale richiesta di nuovi esami radiografici;
- la proposta di terapia: con l’aiuto di immagini e video vi presenteremo il nostro piano di cura ideale, su misura per voi e le vostre esigenze, e gli eventuali piani di cura alternativi, con tutte le delucidazioni necessarie su costi e benefici di ognuna, vantaggi e controindicazioni.
Tutto viene condotto con il massimo impegno e scrupolosità, perchè capirsi è il primo passo per costruire un rapporto tra medico e paziente sereno e costruttivo
Studio Obino: il tuo dentista
L'ORTODONZIA: SOLO DENTI DRITTI?
Ortodonzia significa letteralmente "denti dritti".
Chi si rivolge all'ortodonzista spesso lo fa per migliorare la propria estetica attraverso un migliore allineamento dei denti.
È evidente però che l'ortodonzista non si occupa solo di "raddrizzare denti storti", o perlomeno non è questo l'unico obiettivo a cui tende la nostra pratica quotidiana. In realtà il lavoro dell’ortodonzista si esercita nel campo più vasto della diagnosi, della prevenzione e della terapia dei disallineamenti dentali, dei disturbi di crescita dei mascellari e dei difetti di sviluppo della dentizione, condizioni che determinano alterazioni sia dell'estetica del sorriso che della funzione del sistema masticatorio.
È nell'attenzione a entrambe, estetica e salute dell'apparato del sorriso, che si qualifica l'ortodonzia.
L'ortodonzia dell'adulto
si occupa dei difetti del sorriso e delle patologie funzionali causate dal disallineamento dei denti a carico delle articolazioni temporo-mandibolari e della muscolatura masticatoria.
Spesso nell’adulto
di oggi ci troviamo a intervenire per trattare patologie
funzionali (dell’articolazione temporo-mandibolare o muscolari), dentali (usure) o parodontali (sventagliamento dei denti frontali, estrusioni, migrazioni e comparsa di “spazi” tra i denti) che si sono instaurate
negli anni proprio perché questi adulti non erano stati trattati da bambini
e quindi la malocclusione ha fatto il suo danno, che appunto raramente si manifesta nel breve termine ma spesso nel lungo termine.
Altre volte interveniamo per ristabilire l’equilibrio
di una bocca che è decaduta a causa della perdita multipla di elementi dentari con conseguente collasso delle arcate e impossibilità anche a riabilitare protesicamente; in questi casi ristabiliamo gli spazi corretti per l’inserimento di impianti o protesi e il corretto ingranaggio.
Per quel che riguarda le possibilità correttive, si deve tenere conto del fatto che spesso le malocclusioni dell'adulto sono accompagnate da alterazioni scheletriche strutturali a carico dei mascellari, che impediscono al solo intervento di allineamento di risultare pienamente efficace nel correggere i difetti.
Nel bambino, oltre a proporci gli stessi obiettivi terapeutici dell'adulto, interveniamo per prevenire i disallineamenti dentali (ortodonzia preventiva) o per intercettarli precocemente (ortodonzia intercettiva), ma anche per prevenire, intercettare precocemente e correggere le deviazioni di crescita del mascellare superiore e della mandibola (bambini con morso inverso anteriore o cross bite laterale che, se non intercettati, mantengono e aggravano la patologia)
Durante lo sviluppo possiamo agire ortopedicamente sulle basi scheletriche che sostengono i denti, i mascellari, stimolandone o trattenendone la crescita. Nel bambino, a differenza dell'adulto, è possibile correggere o attenuare senza chirurgia disproporzioni scheletriche importanti, che provocherebbero (se non trattate) alterazioni funzionali a carico dell'occlusione e gravi squilibri estetici dell'armonia del viso. Per questo oggi più che mai è importante una visita precoce che consenta di intercettare lo sviluppo della patologia nel momento strategicamente più adatto così da evitare di dover trattare situazioni stabilizzate e più gravi dopo.
Tra le affezioni scheletriche che trattiamo più frequentemente nel bambino c'è la contrazione trasversale del mascellare superiore (palato stretto e cross bite laterale), l'iposviluppo di seconda classe della mandibola, la prognazia del mascellare superiore (da ciuccio, succhiamento del dito). Più raro è l'ipersviluppo di terza classe della mandibola (morso inverso anteriore).
Spesso nella storia dei bambini portatori di queste disarmonie si rileva il protrarsi di abitudini succhianti oltre che ricorrenti patologie respiratorie, all'esame obbiettivo appaiono atteggiamenti succhianti e a bocca aperta. Il trattamento ortodontico, in questi casi, deve necessariamente essere accompagnato da un piano di rieducazione funzionale della muscolatura orofacciale.
I trattamenti delle disarmonie scheletriche del bambino sono veri e propri interventi di ortopedia dento-mascellare, eseguiti a seconda del caso con apparecchi fissi o mobili, ambedue capaci di esercitare forze meccaniche proprie o azione di stimolo e di riequilibrio delle naturali forze muscolari (spinta della lingua e delle labbra)
Nel bambino, in sostanza, oltre a curare la malocclusione conclamata, sia essa dentale o scheletrica, possiamo prevenire il formarsi della malocclusione o il suo aggravamento correggendo i disturbi funzionali della muscolatura periorale oppure intercettando precocemente le alterazioni di crescita scheletrica e di postura mandibolare, i deficit di spazio per i denti permanenti in eruzione e i disallineamenti dei denti permanenti già erotti.
L'apparecchio ortodontico è il nostro strumento di lavoro, selezionato per realizzare l'obbiettivo terapeutico, capace di spostare i denti e di allinearli nella posizione finale programmata.
Gli apparecchi ortodontici ci permettono di realizzare uno spostamento o una modifica di forma, sia a carico dei denti che dei mascellari. Il loro utilizzo, però, deve sempre essere preceduto dall'identificazione di un obiettivo, che a seconda dei casi può essere quello risolutore della malocclusione oppure, semplicemente, uno dei suoi diversi passaggi correttivi.
Alcuni apparecchi ortodontici, quelli rimovibili in particolare, vengono assemblati fuori dallo studio, nei laboratori di ortodonzia. È il caso delle placche rimovibili, costruite da ortodontotecnici specializzati secondo le specifiche fornite da noi ortodontisti. Altri apparecchi, invece, siamo noi stessi ad assemblarli, direttamente in bocca al paziente, ad esempio gli apparecchi fissi che incolliamo sui denti.
Un apparecchio, per definizione, è costituito da un insieme di parti capaci di fare qualcosa. L'apparecchio fisso, nella fattispecie, è composto di attacchi, fili, legature capaci di "spostare i denti".
Il lavoro dell'ortodonzista, però, non è semplicemente quello di spostare i denti, abbiamo tanti apparecchi capaci di farlo, ma senza un progetto e senza una guida non possono realizzare al meglio l'obiettivo terapeutico. Ancora più che la scelta dell'apparecchio, all'ortodonzista spetta la guida delle varie fasi del progetto di trattamento, finalizzate al raggiungimento di una nuova posizione estetico-funzionale per i denti. Egli deve realizzare per mezzo dell'apparecchio ortodontico bellezza e salute, in altri termini armonia facciale, estetica del sorriso e funzionalità dell'apparato masticatorio, e promuoverne il mantenimento nel tempo.
LA RECESSIONE GENGIVALE
La recessione gengivale non è altro che un’alterazione della normale architettura gengivale caratterizzata dal fatto che il tessuto gengivale si ritira, allontanandosi così dalla sua sede originale; la continua migrazione della gengiva marginale caratterizza il processo della retrazione gengivale, ed è spesso accompagnata da una perdita di altezza dell'osso alveolare.
Col passare del tempo il bordo del margine gengivale si viene a trovare in posizione apicale (più “alta”) rispetto al colletto del dente interessato, scoprendo la radice del dente.
Questo comporta diverse conseguenze:
- il dente appare più lungo;
- compare sensibilità dentinale, dato che la radice non è protetta dallo smalto;
- si possono manifestano usure o carie molto più velocemente del normale, essendo la radice inadatta a stare a contatto con il cavo orale (zuccheri, acidi, spazzolamento);
Obiettivi della chirurgia di innesto gengivale sono:
- migliorare l'estetica;
- contrastare l'ipersensibilità radicolare;
- evitare l’aggravarsi del danno con carie e usure della radice;
- consentire un corretto spazzolamento e un'igiene più accurata.
Tra i fattori che favoriscono la recessione gengivale possiamo ricordare i seguenti:
- carenza di adeguata gengiva aderente;
- inserzioni muscolari o di frenuli aberranti;
- malposizione oppure rotazione dei denti associata a carenza di osso alveolare;
- tecniche errate di igiene orale con accumulo di placca e tartaro;
- trauma occlusale;
- riposizionamenti ortodontici scorretti;
- manufatti protesici con margini debordanti;
- restauri conservativi irrazionali.
Si tratta, in ogni caso, di situazioni che favoriscono l'insorgere dell'infiammazione.
L'età del paziente, il grado di igiene orale, e, in ultima analisi, la motivazione dello stesso, costituiscono i criteri fondamentali per decidere quale tipo di intervento sia necessario per correggere il processo patologico.
DENTI PERSI
Ma è proprio necessario sostituire i denti persi?
Alcune volte mi capita che pazienti che hanno perso un dente mi domandino se sia proprio indispensabile sostituirlo.
Non è semplice rispondere a questa domanda, cercherò di farlo nella maniera più semplice.
E' tecnicamente possibile continuare a masticare anche con un dente in meno, o anche due, e pure farlo bene. Il vero problema è che diventa difficile, se non impossibile, comprendere quando è che il "sistema bocca" inizia a soffrire di questa perdita, passando da una condizione di dattamento ad una di squilibrio.
D'altronde se il Creatore, o chi per lui, ci ha dato 28 denti per masticare (escludiamo i denti del giudizio che ormai non assolvono più questa funzione da qualche millennio), è roprio perché cosi si ha la migliore distribuzione dei carichi masticatori...e nella bocca si raggiunge una potenza di morso di 75kg!
E' come se pensassimo di mettere 27 uomini a compiere il lavoro di 28: certo gli altri assorbirebbero parte del lavoro e potrebbe anche funzionare bene per un po’, ma non appiamo per quanto...e se poi questi uomini diventassero 26 o 25 di sicuro primo o poi qualcuno si spaccherebbe la schiena!
Nella bocca poi accadono anche alcuni altri fenomeni che condizionano gli eventi:
- i denti accanto a quello perso tendono ad "occupare" lo spazio rimasto libero, inclinandosi
- i denti antagonisti (superiori o inferiori) tendono ad "allungarsi" nello spazio libero alla ricerca di un "contatto" col dente che non c'è più (ma loro non lo sanno che quel dente è stato estratto!)
- nella nuova posizione non partecipano più efficacemente alla masticazione
- sviluppano problemi ai tessuti di supporto (osso e gengiva) e più facilmente potranno andare persi essi stessi
- possono creare dei contatti alterati con i denti antagonisti (superiori o inferiori), e quindi alterare la funzione dell'articolazione e della muscolatura masticatoria
Quindi, alla fine, è così conveniente non sostituire un dente perso? Io credo che nella stragrande maggioranza dei casi il rischio di danni superi il "beneficio" di non fare il trattamento...considerando poi che rimandare spesso significa dover poi affrontare cure più complesse ed onerose.
IMPIANTI FLAPLESS
Impianti post-estrattivi, impianti a carico immediato, impianti con tecnica flapless.....cosa significa?
Per spiegare in maniera comprensibile queste differenze è fondamentale prima di tutto fare chiarezza su alcuni termini...
IMPIANTO DENTALE: è una vite che si utilizza per realizzare una radice artificiale quando dobbiamo sostituire un dente andato perso. Tutti gli impianti dentali, di qualsiasi forma o marca, sono in Titanio, lo stesso materiale che viene utilizzato per le protesi d'anca, di ginocchio, dagli anni '60 per la sua alta biocompatibilità (non esiste allergia o rigetto del titanio)
OSTEOINTEGRAZIONE: si ha quando le cellule dell'osso, le stesse che permettono la guarigione di una frattura, si "attaccano" alla superficie dell'impianto; determina il successo dell'impianto
FALLIMENTO IMPLANTARE: se le cellule ossee non riescono ad attaccarsi all'impianto, intorno all'impianto si forma un "manicotto" di cellule diverse (epiteliali, connettivali, ecc) e quindi l'impianto "si muove". In questo caso è sufficiente "sfilare" l'impianto, lasciar guarire la zona e poi posizionare un nuovo impianto.
Quindi a cosa si riferiscono le definizioni del nostro titolo?
Si tratta di tecniche di posizionamento e di utilizzo degli impianti, ma i concetti spiegati sopra rimangono validi in tutte le situazioni.
L'IMPIANTO POST-ESTRATTIVO
è un impianto dentale che viene inserito il giorno stesso in cui si estrae il dente naturale, nel "buco" lasciato dalla radice del dente. In questa maniera si possono accorciare i tempi del trattamento e conservare al meglio l'osso e la gengiva che circondavano il dente naturale.
Ma allora perchè non facciamo sempre così?
Perchè il nostro obiettivo è sempre l'OSTEOINTEGRAZIONE: quindi non si può fare l'impianto postestrattivo se ci sono infezioni (granulomi, ascessi, tasche parodontali, ecc) e quindi osso e gengive non sono sani.
Il rischio di FALLIMENTO sarebbe infatti troppo alto, quindi è preferibile fare l'estrazione, attendere la guarigione della zona e dopo inserire l'impianto.
Gli IMPIANTI A CARICO IMMEDIATO
sono impianti sui quali si usa tecnica “di carico” grazie alla quale è possibile fissare sugli impianti (ovvero “caricare”, da qui il nome “a carico immediato”) le corone provvisorie o la dentiera definitiva in una sola seduta o al massimo entro 24-48 ore dall’intervento.
Tale intervento, com’è facile immaginare, rappresenta un notevole vantaggio per i pazienti in termini di tempo, di funzionalità e di resa estetica; ha risultati predicibili nel tempo e riduce il disagio dei tempi di guarigione: è un validissimo ausilio quando è necessario rimettere denti del gruppo anteriore e restituire quanto prima possibile una confortevole estetica al paziente.
Quando si fa il Carico immediato l’osso non è consolidato, si tratta di una tecnica chirurgica e protesica speciale che ha indicazioni precise e non può essere proposto indifferentemente a tutti o in tutte le situazioni.
Il carico immediato degli impianti richiede:
- Esperienza del medico nel valutare la situazione specifica del paziente (condizioni di salute generale e specifica della bocca, qualità e quantità di osso, stabilità primaria dell’impianto) e quindi la possibilità di successo
- Utilizzo di impianti di alta qualità (tutti gli impianti sono obbligatoriamente in titanio, ma in commercio esistono impianti di aziende leader e impianti di seconda scelta)
- Progettazione precisa della sequenza chirurgica e protesica
- Rispetto preciso di tempi ed indicazioni da parte del paziente
IMPIANTI CON TECNICA FLAPLESS (TRANSMUCOSI): questa in realtà è proprio la nostra punta di diamante! Infatti utilizziamo questa tecnica, che per altro è stata inventata in Italia (Tecnica del Dott. Tramonte) da oltre 30 anni, con le opportune modifiche ed evoluzioni cui è andata incontro negli anni. Si tratta di una tecnica di microchirurgia che permette di inserire gli impianti attraverso un forellino precalibrato delle dimensioni esatte dell'impianto.
I vantaggi sono molteplici:
- non c'è sanguinamento
- non è necessario tagliare la gengiva
- non si mettono punti di sutura
- l'intervento è veloce e unico (non sono necessarie due chirurgie)
- il paziente può immediatamente ritornare alle proprie occupazioni
- il trauma chirurgica è quasi azzerato
- la necessità di terapia farmacologica quindi è ridotta
E allora anche qui la domanda nasce spontanea...perchè non facciamo sempre impianti con tecnica flapless?
Perchè purtroppo in tutte quelle situazioni in cui è stato perso molto osso (estrazioni complicate, infezioni croniche con ascessi ricorrenti o lunghi periodi in cui si rimane senza il dente) per inserire gli impianti è necessario anche fare innesti di osso o di gengiva e quindi procedere a una chirurgia tradizionale e più invasiva...
Quindi se desiderata riavere i vostri denti in tempi rapidi e con minima invasività chiamateci subito, nella visita potremmo verificare se la vostra situazione è adatta alla implantologia transmucosa
RADIAZIONE
Noi tutti siamo quotidianamente esposti alle radiazioni ionizzanti: esse provengono dal terreno (radioattività del sottosuolo), dal cibo (contiene carbonio 14), oltre che dalla radiazione cosmica di fondo (pressoché trascurabile) dalla radiazione solare (assolutamente non trascurabile!) e pure dal fumo di sigaretta!(che, tra le varie schifezze, contiene anche polonio 210)
Alcuni materiali e alcuni terreni contengono più sostanze radioattive di altri (per esempio il tufo e alcuni graniti sono nell’elenco di quelli particolarmente radioattivi), senza considerare l’evenienza di terreni inquinati.
L’intensità della radiazione aria con l’altitudine: ne deriva che chi vive al mare è naturalmente meno esposto a radiazioni di chi vive in alta montagna.
Stesso discorso vale per i voli aerei, con una esposizione alla radiazione maggiore in caso di tratte a lungo raggio per la maggiore altitudine di crociera (oltre che per la maggiore durata)
Il Sievert (Sv) misura il danno provocato dalla radiazione assorbita sugli organismi viventi: normalmente la dose annua di tutte le radiazioni assorbite non dovrebbe superare i 3,5 mSv.
Vediamo di paragonare grossolanamente le varie esposizioni alle quali siamo inconsapevolmente esposti:
- 10 ore di volo aereo: 0,05 mSv
- vivere a livello del mare : 0,26 mSv all’anno
- vivere a 1000 metri: 0,50 mSv all’anno
- vivere a 2000 metri: 0,87 mSv all’anno
- radiazione del terreno (Sardegna) : 0.47 all’anno
- assunzione con cibo e acqua m: 0.2 all’anno
Vediamo anche quali sono le esposizioni dei principali esami radiografici:
- Radiografia del torace: 0.06 mSv
- Endorale digitale: 0,005 mSv
- Panoramica dentale 0,013 mSv
- Cefalometria: 0,017 mSv
- Tac: 1.5-2 mSv
- Cone beam fov ridotto : 0,021 mSv
- Mammografia: 0,4 mSv
(con la radioterapia si arriva oltre i 40 mSv, focalizzato sui tumori, ma si tratta di terapia salvavita)
E ora il dato che vi lascerà strabiliati:
- dall’aria respirata (radon): da 0,2 fino a 300 mSv all’anno!!! (questa considerazione da sola rende quasi ininfluente tutto il calcolo precedente!)
Quindi…facendo due conti, quanto incidono le radiografie nella dose complessiva delle radiazioni che assorbiamo? Probabilmente molto meno di quanto non pensassimo prima di leggere questo post…
Ricordiamo che la radiografia ha un ruolo essenziale nell’impostare la diagnosi e quindi la corretta terapia.
Bisogna sicuramente pesare bene rischi e benefici prima di effettuare un esame radiografico, utilizzare (in studio) e far utilizzare ai propri pazienti (nei centri radiologici) le apparecchiature più moderne, erogando la minima quantità di raggi necessaria per la diagnosi (quando per esempio si richiede una Cone Beam si può ridurre l’esame alla reale zona di interesse per ridurre l’esposizione ai raggi)
Quindi giustissimo ridurre le fonti di radiazioni, giustissimo preoccuparsene ma senza farsi condizionare da paure o falsi allarmismi!
La placca batterica è un importante esempio di Biofilm, un insieme di microrganismi che si circondano di un “scudo” formato da una matrice polimerica complessa (che contiene principalmente proteine, polisaccaridi e materiale genetico). Di color bianco-giallastro si deposita maggiormente lungo i margini gengivali dei denti ossia tra “dente e gengiva”.
La placca batterica insieme al tartaro (calcificazione della placca) è responsabile, insieme ad altri fattori, dell’insorgenza delle 2 principali malattie del cavo orale, ovvero carie e malattia parodontale.
Non è da confondere con i residui di cibo che rimangono sulla superficie dei denti dopo aver mangiato, i quali possono facilmente essere rimossi con uno spruzzo d’acqua. I batteri sono in grado di colonizzare la superficie dei denti già 2 ORE DOPO lo spazzolamento e portano alla maturazione della placca nel giro di alcuni giorni.
L’igiene orale quotidiana è l’arma più forte che abbiamo per contrastare e rallentare questa formazione. Pensate che IN UN MM³ DI PLACCA SONO PRESENTI PIÙ DI 10 elevato 8 BATTERI!! Lasciarla indisturbata crea condizioni patologiche che possono portare alla formazione di CARIE E GENGIVITI. Ecco perché spazzolare i denti almeno 3 VOLTE AL GIORNO e dopo mangiato diventa un meccanismo fondamentale per mantenere costante lo stato di salute orale, senza dimenticare l’ausilio indispensabile DEGLI STUMENTI PER LA PULIZIA DEGLI SPAZI INTERDENTALI (SCOVOLINI, FILO INTERDENTALE) E LA PULIZIA DELLA LINGUA!
Il mantenimento domiciliare e l’igiene orale professionale effettuata nello studio odontoiatrico (almeno 2 volte all’anno, in condizioni di normale salute gengivale) costituiscono la forma più importante di prevenzione orale.
tra!
Cosa sono le White Spots?
E’ possibile trattarle senza danneggiare il dente?
Le “White Spots Lesions”
sono macchioline bianche opaco che possono comparire sulla superficie dei denti per diversi motivi, ma che sono sempre indice di decalcificazione e demineralizzazione dello smalto. Il loro colore varia dal biancastro al marron.
Molto frequentemente interessano i denti nella zona frontale e possono rovinare l’estetica del tuo sorriso.
Essendo legate a perdita di minerale dentale
(idrossiapatite), il trattamento delle white spots è finalizzato a eliminare tutti quei fattori o comportamenti errati che ci fanno perdere minerale dentale, e a favorire la successiva remineralizzazione
dello smalto con prodotti professionali e domiciliari.
Questi due obiettivi corrono paralleli per un unico traguardo che è quello di mantenere lo smalto in uno stato di equilibrio tra demineralizzazione e remineralizzazione.
Tutti i cibi che contengono zuccheri raffinati, o che nella loro composizione hanno delle sostanze acide (bevande gassate, succo di limone, succhi di frutta, latte ecc), facilitano la perdita di minerale dai denti e quindi, in un paziente che ha delle white spots, sono da evitare o comunque da ridurre il più possibile.
Un consiglio molto utile è quello di lavare bene i denti dopo 20 minuti dall’assunzione di questi cibi e comunque di non consumarli mai la notte.
Ovviamente una ottima igiene orale e delle superfici prive di placca sono la base per poter impostare una terapia remineralizzante.
Una volta raggiunta una buona igiene orale domiciliare
possiamo far affidamento su numerosi prodotti domiciliari e professionali a base di calcio e fluoro che le aziende farmaceutiche ci offrono.
Esistono tantissimi prodotti remineralizzanti che possiamo usare, tutti finalizzati sempre ad invertire la tendenza dalla demineralizzazione alla remineralizzazione.
Il consumo di sostanze zuccherate, soprattutto bevande, è stato motivo di recente discussione a livello mondiale come maggior fattore di patologie quali diabete e obesità infantile.
Per tale motivo sconsigliamo
il consumo abituale in quanto alcune di esse contengono anche 12-15 cucchiaini di zucchero per dose (la quantità giornaliera di una persona adulta non dovrebbe superare i 6 cucchiaini).
Nel nostro studio applichiamo dei protocolli di intervento specifici
che propongono un approccio che mira ad un controllo a 360° del processo di rimineralizzazione, attraverso un lavoro in team tra igienista, dentista e paziente (o genitori del paziente). Lavoriamo sull’igiene orale a casa e in studio, sulla alimentazione, con protocolli specifici in relazione alle abitudini di vita del paziente, sull’uso di gel e paste medicate che abbiamo scelto per la loro efficacia e semplicità di utilizzo.
Tutti gli sforzi fin qui descritti hanno come obiettivo quello di non far formare la carie su queste lesioni, ma dal punto di vista estetico queste possono rimanere tali e quali.
Oggi è anche possibile trattarle senza rimuovere il tessuto dentale coinvolto e senza il bisogno di anestesia.
Il trattamento infiltrante microinvasivo Icon permette di rimuovere e mascherare le lesioni da white spots.
Il principio base
è semplice ma al tempo stesso geniale: una resina estremamente fluida penetra nello smalto poroso del dente danneggiato riempiendolo e contemporaneamente bloccando la penetrazione degli acidi cariogeni. In questo modo la “lesione” viene riparata ed arrestata, preservando il tessuto sano, con una perfetta armonia tra estetica e prevenzione.
preoccuparsene ma senza farsi condizionare da paure o falsi allarmismi!